بیماری جدید بلای جان مازندرانی ها
حوادث رکنا: ابتلای ۲ مازندرانی به تب کریمه کنگو تایید شد.
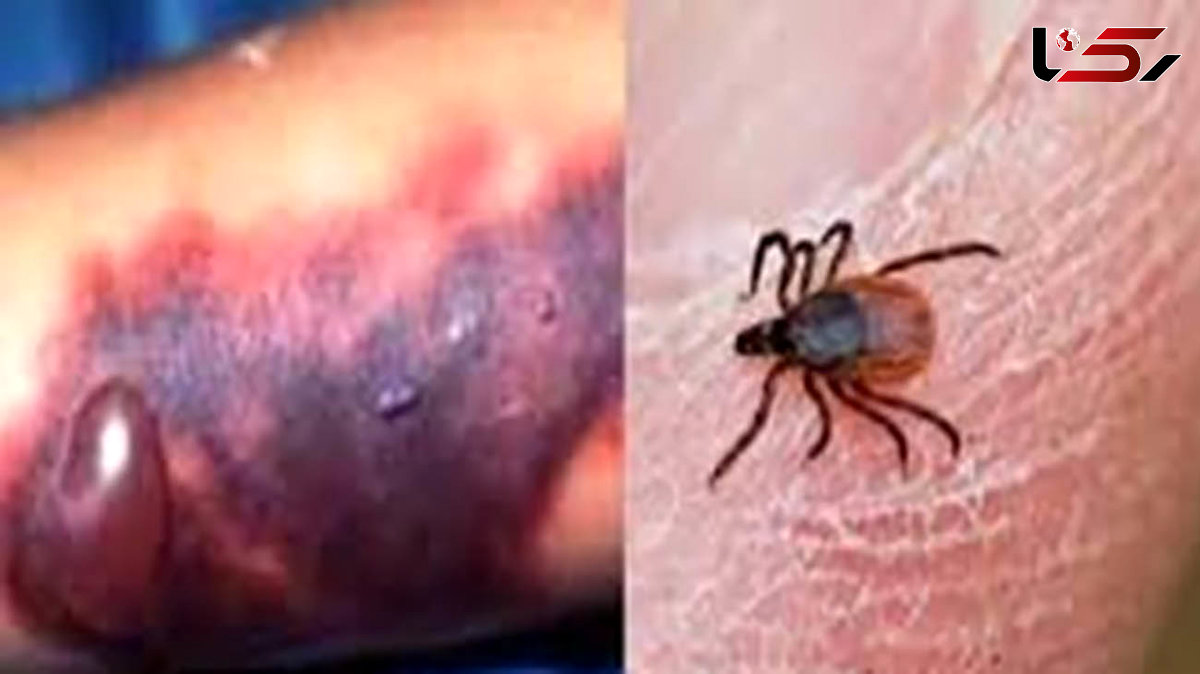
به گزارش رکنا، معاون بهداشتی دانشگاه علوم پزشکی مازندران گفت: دو مازندرانی به تب کریمهکنگو مبتلا شدند.
تاریخچه بیماری تب کریمه کنگو
بیماری توسط جرجانی پزشک و دانشمند معروف ایرانی در کتاب گنجینه خوارزمشاه حدود سال ۱۱۱۰ میلادی بعنوان اولین سند مکتوب که به زبان فارسی نوشته شده به تفصیل توصیف شده است. در این کتاب شرح یک بیماری خونریزی دهنده در تاجیکستان فعلی آمده است، علائم بیماری شامل خون درادرار، خونریزی از مقعد، استفراغ خونی، خلط خونی، خونریزی در حفره شکم و خونریزی از لثهها بوده و ذکر شده است که بندپای کوچکی احتمالاً شپش یا کنه ناقل بیماری میباشد که بطور طبیعی انگل پرندگان است.
اولین مورد توصیف شده بیماری در منطقه کریمه در سال ۱۹۴۲ یعنی دو سال قبل از اپیدمی کریمه رخ داده است. در سال ۱۹۴۴ در خلال جنگ جهانی دوم بیماری در شبه جزیره کریمه شایع و باعث مرگ بیش از ۲۰۰ نفر از روستائیان و سربازان گردید.
بیماری و خصوصیات بالینی و نحوه ابتلا افراد، برای نخستین بار توسط شوماکوف روسی تشریح گردید. در سال ۱۹۴۶، ۷ مورد که ۵ مورد آن از طریق انتقال در بیمارستان بوده است در ترکمنستان گزارش شده است. در سال ۱۹۵۶ بیماری در منطقه کنگو (زئیر) شایع گردید و ویروس عامل بیماری از افراد مبتلا جداسازی شد و بعنوان ویروس کنگو نامگذاری گردید. در سال ۱۹۶۹ مشخص شد که عامل ایجادکننده تب خونریزی دهنده کریمه مشابه عامل بیماری است که در سال ۱۹۵۶ در کنگو شناخته شده است و با ادغام نام دو محل یک نام واحد کریمه کنگو برای بیماری ویروسی بدست آمد.
عامل بیماری تب کریمه کنگو
عامل بیماری برای نخستین بار از خون افراد بیمار در مرحله بروز تب و همچنین از کنه بالغ جدا شد و با توجه به قابلیت فیلترپذیری بعنوان یک نوع ویروس توصیف گردید. ویروس CCHF از گروه Arboviruses خانواده Bunyaviridae جنس Nairovirus طبقه بندی میشود. همچنین در گروه Arthropod – borne Viruses) ویروسهایی که توسط بندپایان منتقل میشود قرار دارد.
راه انتقال بیماری تب کریمه کنگو
ویروس CCHF اصولاً در طبیعت بوسیله کنه های سخت گونه Hyalomma منتقل میشود، ولی بوسیله گونههای Rhipicephalus، Boophilus و Amblyomma، Dermacenter، Haemophysalis و Ixodes نیز منتقل میگردد. ویروس CCHF توانائی انتقال از طریق تخم) Transovarion
transmission (و نیز انتقال در مراحل مختلف بلوغ کنه ((Transstadial surviral را دارد.
مهمترین راه آلودگی کنه، خونخواری کنه Hyalomma نابالغ از مهره داران کوچک میباشد یک بار آلودگی موجب میشود کنه در تمام طول مراحل تکامل آلوده باقی بماند و کنه بالغ ممکن است عفونت رابه مهره داران بزرگ مثل دامها منتقل کند، ویروس یا آنتی بادی آن، در کنه Hyalomma در مناطق وسیعدنیا پیدا شده است و عفونت در انسان پس از گزش کنه آلوده یا له کردن آن روی پوست نیز ایجاد میشود.
بیماری بوسیله خرگوش صحرائی، جوجه تیغی، گوسفند و گاو به نقاط مختلف توسعه می یابد.
در جنوب آفریقا آنتی بادی برعلیه ویروس CCHF از سرم زرافه، کرگدن، گاو کوهی بوفالو، گورخر و سگها جدا شده است. تعداد زیادی از پرندگان به عفونت مقاوم هستند، اما شترمرغ حساس است. ویرمی در حیوانات نشخوارکننده اهلی مثل گاو، گوسفند و بز به مدت یک هفته پس از آلودگی باقی میماند. بیماری در حیوانات اهلی هیچگونه علائم مشخصی ندارد و خطر انتقال بیماری در انسان در طی ذبح حیوان آلوده و یا یک دوره کوتاهپس از ذبح حیوان آلوده وجود دارد) بدنبال تماس با پوست یا لاشه حیوان (همچنین تماس با خون و بافت بیماران بخصوص در مرحله خونریزی یا انجام هرگونه اعمالی که منجر به تماس انسان با خون، بزاق، ادرار، مدفوع و استفراغ آنها گردد باعث انتقال بیماری میشود. بیمار در طی مدتی که در بیمارستان بستری است بشدت برای دیگران آلوده کننده است، عفونتهای بیمارستانی بعد از آلودگی با خون و یاترشحات بیماران شایع هستند.
افرادی که بیشتر در معرض خطر میباشند عبارتند از: دامداران و کشاورزان، کارگران کشتارگا هها، دامپزشکان و کارکنان بهداشتی و درمانی) بیمارستانها (شیوع بیماری بیشتر در فصل گرم سال همزمان با فصل فعالیت مخزن بیماری کنهها است.
علائم بالینی تب کریمه کنگو
علائم بالینی چهار مرحله دارد:
۱. دوره کمون: بستگی به راه ورود ویروس دارد. پس از گزش کنه، دوره کمون معمولاً یک تا سه روز است و حداکثر به ۹ روز میرسد. دوره کمون بدنبال تماس با بافتها یا خون آلوده معمولاً پنج تا شش روز است و حداکثر زمان ثابت شده ۱۳ روز بوده است.
۲. قبل از خونریزی: شروع علائم ناگهانی حدود ۱ تا ۷ روزطول میکشد) متوسط ۳ روز (بیمار دچار سردرد شدید، تب، لرز، درد عضلانی) بخصوص در پشت و پاها (گیجی، درد و سفتی گردن، درد چشم، ترس از نور) حساسیت به نور میگردد. ممکن است حالت تهوع، استفراغ بدون ارتباط با غذاخوردن و گلودرد و احتقان ملتحمه در اوایل بیماری وجود داشته باشد که گاهی با اسهال و درد شکم و کاهش اشتها همراه میشود. تب معمولاً بین ۳ تا ۱۶ روز طول میکشد. تورم و قرمزی صورت، گردن و قفسه سینه، پرخونی خفیف حلق و ضایعات نقطهای در کام نرم و سخت شایع هستند. تغییرات قلبی عروقی شامل کاهش ضربان قلب و کاهش فشارخون مشاهده میشود. لکوپنی، ترمبوسیتوپنی و بخصوص ترمبوسیتوپنی شدید نیز در این مرحله معمولاً مشاهده میگردد.
۳. مرحله خونریزی دهنده: مرحله کوتاهی است که به سرعت ایجاد میشود و معمولا در روز ۳ تا ۵ بیماری شروع میشود و ۱ تا ۱۰ روز) بطور متوسط ۴ روز (طول میکشد. خونریزی در مخاطها و پتشی در پوست بخصوص در قسمت بالای بدن و در طول خط زیربغلی و زیر پستان در خانمها دیده میشود و در محلهای تزریق و تحت فشار) محل بستن تورنیکه و ... ممکن است ایجاد شود. بدنبال پتشی ممکن است هماتوم در همان محلها و سایر پدیده های خونریزی دهنده مثل ملنا، هماتوری و خونریزی از بینی، لثه و خونریزی از رحم ایجاد شود و گاهی خلط خونی، خونریزی در ملتحمه و گوشها نیز دیده میشود.
برخی موارد خونریزی از بینی، استفراغ خونی، ملنا و خونریزی رحم آنقدر شدید است که بیمار نیاز به تزریق خون دارد. در برخی از بیماران فقط پتشی ظاهر میشود (حدود ۱۵ %) مشکلات دستگاه تنفسی بدلیل پنومونی خونریزی دهنده در حدود ۱۰ % بیماران ایجاد میشود. بدلیل درگیری سیستم رتیکولوآندوتلیال با ویروس، ابتلاء وسیع سلولهای کبدی شایع است که موجب هپاتیت ایکتریک میگردد. کبد و طحال در یک سوم بیماران بزرگ میشود) معمولا بین روزهای ۶ تا ۱۴ بیماری آزمایشات اعمال کبدی تستهای کبدی غیرطبیعی هستند، بخصوص aspartate aminotransferase و اغلب در مرحله پایانی بیماری سطح بیلی روبین سرم بالا میرود.
بیمارانی که سرنوشتشان به مرگ منتهی میشود معمولاً علائم آنها بطور سریع حتی در روزهای اول بیماری تغییر میکند و همچنین لکوسیتوز بیشتر از لکوپنی وجود دارد. ترمبوسیتوپنی در مراحل اولیه بیماری نشان دهنده پیش آگهی بدی میباشد. مرگ بدلیل از دست دادن خون، خونریزی مغزی، کمبود مایعات بدلیل اسهال، یا ادم ریوی ممکن است ایجاد شود. در اتوپسی بیماران فوت شده، معمولاً خونریزی به شدتهای مختلف در همه اعضاء و بافتها وداخل معده و رودهها دیده میشود.
۴. دوره نقاهت: بیماران از روز دهم وقتی ضایعات پوستی کمرنگ میشود، بتدریج بهبودی پیدا میکنند. اغلب بیماران در هفتههای سوم تا ششم بعد از شروع بیماری وقتی شاخصهای خونی و آزمایش ادرار طبیعی شد از بیمارستان مرخص میشوند. مشخصه دوره نقاهت طولانی بودن آن به همراه ضعف است که ممکن است برای یک ماه یا بیشتر باقی بماند. گاهی موها کامل میریزد) که پس از ۴ تا ۵ ماه ترمیم میشود بهبودی معمولاً بدون عارضه است، اگرچه التهاب رشتههای عصبی نوریت یک یا چند عصب ممکن است برای چندین ماه باقی بماند. برای ورود به کانال تلگرام ما کلیک کنید.
-
فیلم گل اول تراکتور توسط امیرحسین حسینزاده در دقیقه 36 که به دلیل آفساید مردود شد
















ارسال نظر