مخملک چیست؟ / علائم مخملک و راه های پیشگیری + جدول
رکنا: مخملک یک بیماری قابل درمان است که معمولا با آنتی بیوتیک ها قابل کنترل است. شناسایی و درمان زودهنگام می تواند از عوارض جدی جلوگیری کند. همچنین رعایت بهداشت فردی و اجتناب از تماس نزدیک با بیماران مبتلا به مخملک می تواند به پیشگیری از گسترش بیماری کمک کند.
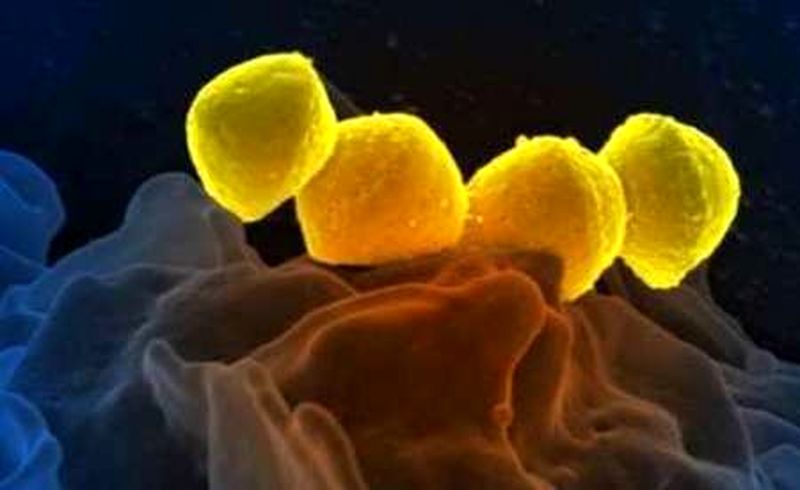
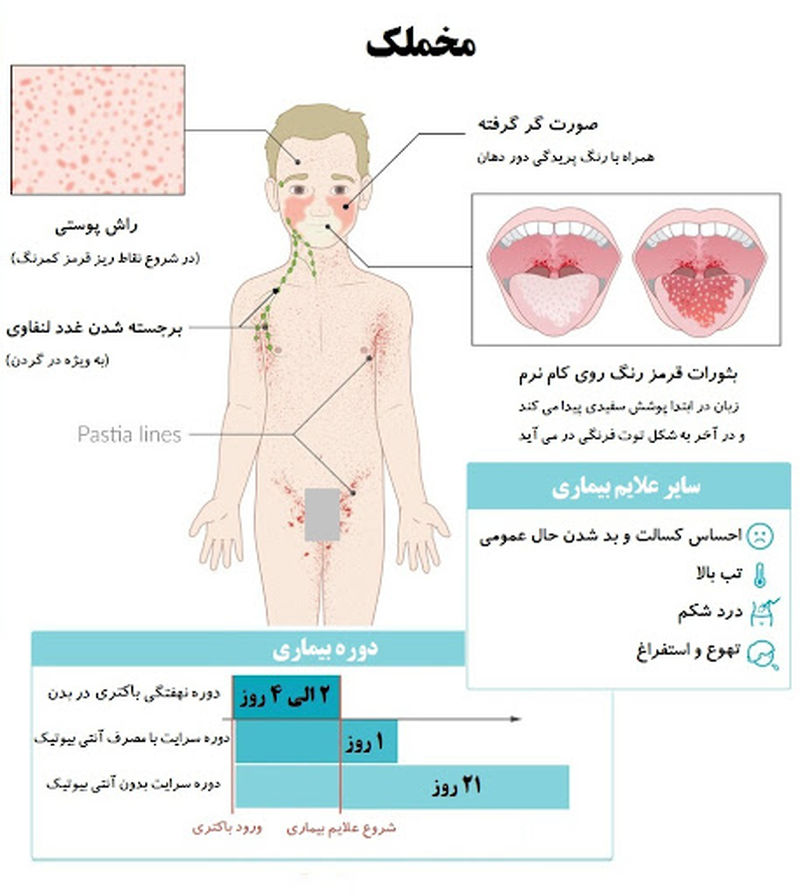
به گزارش رکنا، مخملک (به انگلیسی: Scarlet Fever) یک بیماری عفونی است که به علت عفونت با باکتری استرپتوکوک گروه A (که معمولاً باعث گلودرد استرپتوکوکی میشود) ایجاد میشود. این بیماری بیشتر در کودکان بین ۵ تا ۱۵ سال دیده میشود، اما ممکن است بزرگسالان هم به آن مبتلا شوند. مخملک به نامهای دیگری چون تب قرمز یا تب سرخ نیز شناخته میشوند. این بیماری با علائمی مانند تب، راش پوستی قرمز و التهاب گلو همراه است.
علائم مخملک
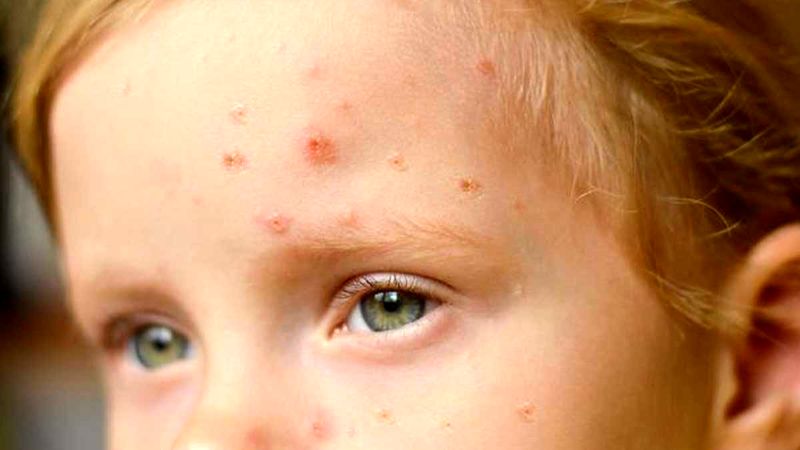
تب بالا: یکی از اولین علائم مخملک تب بالا و ناگهانی است.
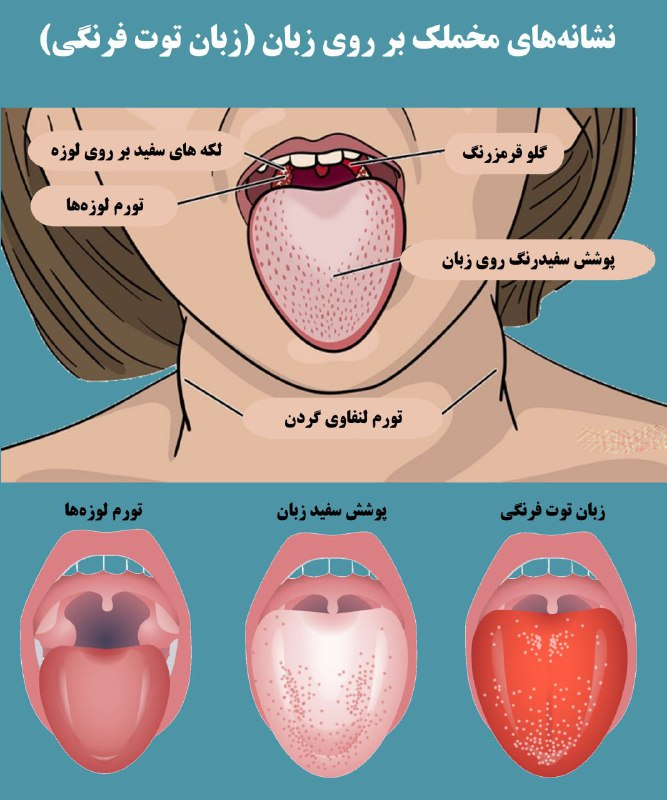
درد گلو: بیشتر بیماران با گلودرد شدید همراه با قرمزی و تورم لوزهها مواجه میشوند.
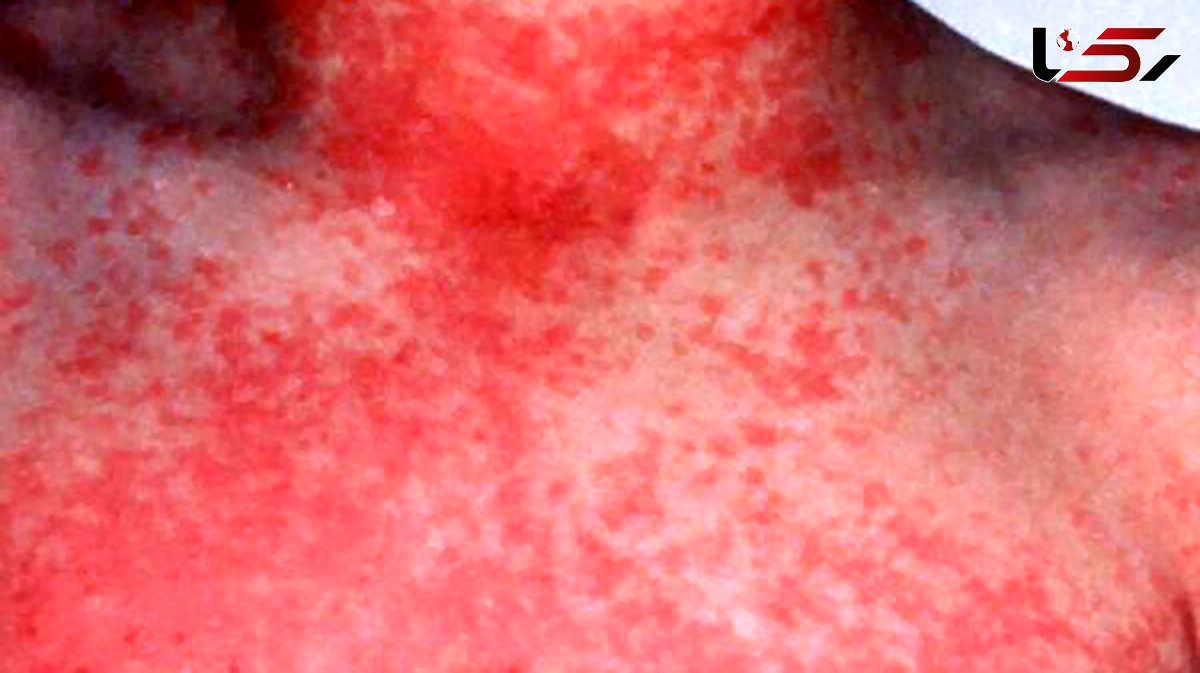
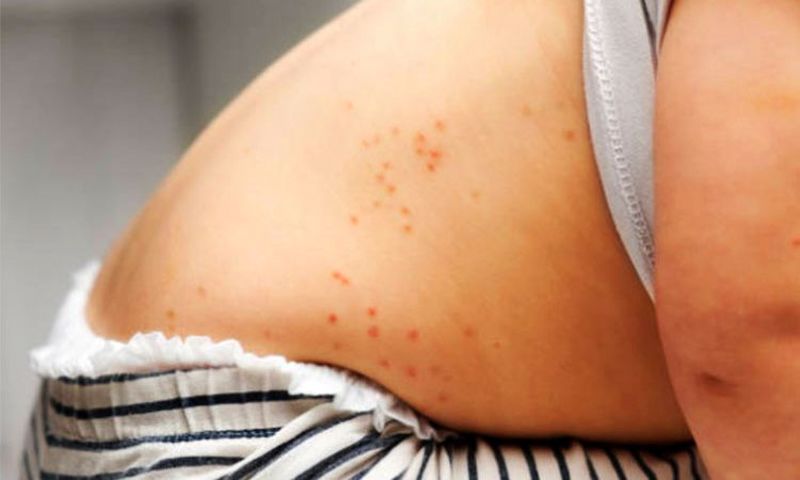
راش پوستی (قرمز): یکی از ویژگیهای شناخته شده مخملک ظهور راش پوستی قرمز و برجسته است که معمولاً از ناحیه گردن شروع میشود و به سینه، شکم و دستها گسترش مییابد.
این راشها اغلب شبیه به پوست سنجاب هستند و لمس آنها اغلب خشن است.
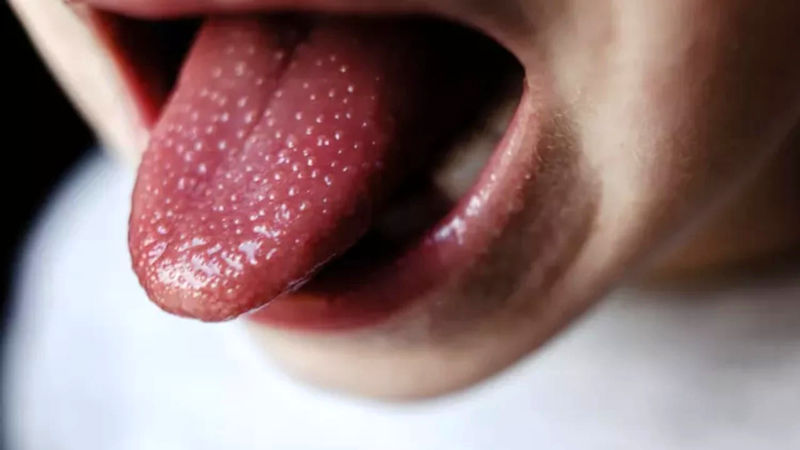
زبان توتفرنگی: یکی از نشانههای اختصاصی مخملک تغییرات زبان است. زبان ممکن است قرمز و متورم شده و ظاهر آن شبیه به زبان توتفرنگی شود.
تورم غدد لنفاوی: در بسیاری از موارد، غدد لنفاوی در گردن متورم میشوند.
علائم عمومی: سردرد، تهوع، استفراغ، بدندرد و کاهش اشتها نیز از علائم رایج این بیماری هستند.
علل و منبع انتقال
مخملک توسط باکتری استرپتوکوک گروه A ایجاد میشود که این باکتری معمولاً به صورت مستقیم از طریق قطرات تنفسی (سرفه و عطسه) از فرد بیمار به افراد سالم منتقل میشود. همچنین تماس با اشیاء آلوده یا افراد ناقل میتواند باعث گسترش بیماری شود.
درمان مخملک
مخملک معمولاً با آنتیبیوتیکها درمان میشود. درمان به موقع میتواند خطر عوارض را کاهش دهد و بهبودی سریعتر را به دنبال داشته باشد. مهمترین داروهایی که برای درمان مخملک استفاده میشوند شامل پنیسیلین و سایر داروهای مشابه هستند. اگر درمان به موقع انجام نشود، این بیماری ممکن است منجر به عوارض جدی مانند آسیب به کلیهها، روماتیسم قلبی و سایر مشکلات شود.
عوارض احتمالی
اگر درمان به موقع انجام نشود، مخملک میتواند منجر به برخی عوارض جدی شود که عبارتند از:
تب روماتیسمی: یک بیماری التهابی که میتواند به مفاصل و قلب آسیب بزند.
نفروپاتی (بیماری کلیوی): التهاب کلیهها که ممکن است به مشکلات کلیوی منجر شود.
آندوکاردیت: التهاب درون قلب، به ویژه در دریچههای قلب.
تاریخچه مخملک
تاریخچه مخملک به دورانهای قدیم بازمیگردد و این بیماری در طول تاریخ همواره بهعنوان یک تهدید برای سلامت انسانها شناخته شده است. مخملک بهویژه در قرنهای ۱۸ و ۱۹ میلادی بسیار شایع بوده و تأثیرات عمدهای بر سلامت عمومی گذاشته است. در ادامه به تاریخچه این بیماری و پیشرفتهای علمی در زمینه درمان آن میپردازیم.
۱. سابقه اولیه و شناسایی بیماری
قدمت تاریخی: مخملک از زمانهای قدیم شناخته شده بود، اما در قرنهای گذشته غالباً بهعنوان یک بیماری مسری با علائم شدید تب و راشهای قرمز در نظر گرفته میشد. این بیماری در قرنهای ۱۸ و ۱۹ میلادی معمولاً بهعنوان یک بیماری عفونی جدی در کودکان تلقی میشد.
تشخیص قدیمی: پیش از شناخت کامل علت بیماری، مخملک اغلب با بیماریهایی مثل سرخک یا آبله اشتباه گرفته میشد. در آن زمانها، هیچ درمان قطعی برای بیماری وجود نداشت و بسیاری از کودکان مبتلا به مخملک جان خود را از دست میدادند.
۲. شناسایی عامل بیماری
قرن ۱۹: در اواسط قرن ۱۹ میلادی، پیشرفتهایی در تشخیص و درمان بیماریهای عفونی به وجود آمد. پزشکان متوجه شدند که مخملک توسط نوع خاصی از باکتری به نام استرپتوکوکوس گروه A (Streptococcus pyogenes) ایجاد میشود.
تشخیص دقیقتر: این کشف بهویژه پس از شناسایی دقیق باکتری استرپتوکوک توسط دانشمندانی مانند هنری بیچ و لیو سوشیمو در دهههای ۱۸۰۰ میلادی ممکن شد. آنها دریافتند که این باکتری عامل اصلی بسیاری از بیماریهای عفونی از جمله گلودرد، تب روماتیسمی و مخملک است.
۳. توسعه درمانهای پزشکی
قبل از آنتیبیوتیکها: پیش از کشف آنتیبیوتیکها، درمان مخملک شامل مراقبتهای حمایتی مانند تببری و درمان علامتی بود. این بیماری میتوانست منجر به عوارض شدید و حتی مرگ شود.
آنتیبیوتیکها و درمانهای مدرن: در سال ۱۹۴۰ میلادی، با کشف پنیسیلین توسط الکساندر فلمینگ، درمان عفونتهای باکتریایی از جمله مخملک به طرز چشمگیری متحول شد. پنیسیلین بهعنوان درمان اصلی برای بیماریهای استرپتوکوکی از جمله مخملک معرفی شد.
درمانهای جدید: پس از کشف پنیسیلین، داروهای دیگری مانند آنتیبیوتیکهای آموکسیسیلین و سفالوسپورینها برای درمان این بیماری مورد استفاده قرار گرفتند. این داروها به درمان سریعتر بیماری و پیشگیری از عوارض جدی کمک کردند.
۴. پیشرفتهای بهداشتی و بهبود وضعیت
قرن ۲۰ و ۲۱: با پیشرفتهای پزشکی و بهداشتی در قرن بیستم و بیست و یکم، شیوع مخملک کاهش یافت. برنامههای واکسیناسیون، بهبود شرایط بهداشتی و گسترش استفاده از آنتیبیوتیکها باعث کنترل بهتر بیماری و کاهش مرگ و میر ناشی از آن شد.
پیشگیری: همچنین پیشرفتهای قابل توجهی در زمینه بهداشت فردی، شستشوی دستها و آگاهیرسانی در مورد انتقال بیماری، به کاهش شیوع مخملک در جوامع مدرن کمک کرده است.
۵. مخملک در دنیای مدرن
امروزه، مخملک به دلیل درمانهای آنتیبیوتیکی و مراقبتهای بهداشتی پیشرفته، دیگر یک بیماری کشنده و تهدیدکننده نیست. این بیماری در صورت تشخیص زودهنگام و درمان صحیح معمولاً با نتایج مثبت همراه است و بهندرت منجر به عوارض جدی میشود.
۶. آینده و تحقیقات در حال انجام
تحقیقات همچنان در حال انجام است تا روشهای بهتری برای پیشگیری و درمان مخملک توسعه یابد، بهویژه در زمینه مقابله با عفونتهای مقاوم به آنتیبیوتیک و کاهش شیوع بیماریهای استرپتوکوکی.
مخملک در طول تاریخ با چالشهای فراوانی همراه بوده است، اما با پیشرفتهای علمی و پزشکی، بهویژه کشف آنتیبیوتیکها و بهبود روشهای بهداشتی، این بیماری تحت کنترل درآمده است. امروز مخملک یک بیماری قابل درمان است و با تشخیص زودهنگام و استفاده از درمانهای مناسب، خطرات آن به حداقل رسیده است.
برای روشنتر شدن مفهوم "جداول مخملک"، ممکن است منظور شما از جداول در این زمینه، اطلاعات ساختاری، علائم و نشانهها، روشهای درمانی و یا مقایسه با دیگر بیماریهای مشابه باشد. در ادامه، چندین جدول و خلاصهای از اطلاعات مربوط به مخملک آورده شده است.

۱. جدول علائم مخملک
| علائم | توضیحات |
|---|---|
| تب بالا | شروع ناگهانی تب بالا یکی از اولین علائم است. این تب معمولاً از ۳۸ درجه سانتیگراد بیشتر میشود. |
| گلودرد | التهاب گلو و قرمزی لوزهها که همراه با درد شدید گلو است. |
| راش پوستی (قرمز) | راشهای قرمز برجسته که ابتدا در گردن و سینه ظاهر شده و سپس به سایر قسمتهای بدن گسترش مییابند. این راشها ممکن است شبیه پوست سنجاب باشند. |
| زبان توتفرنگی | زبان متورم و قرمز که ظاهری شبیه به توتفرنگی پیدا میکند. |
| تورم غدد لنفاوی | در بسیاری از موارد، غدد لنفاوی در گردن متورم میشوند. |
| سردرد و بدندرد | معمولاً همراه با تب بالا، بیماران دچار سردرد و بدندرد میشوند. |
| استفراغ و تهوع | بعضی از بیماران ممکن است دچار تهوع و استفراغ شوند. |
| کاهش اشتها | بیمار معمولاً اشتهای خود را از دست میدهد. |
۲. جدول علل و انتقال مخملک
| عامل بیماری | استرپتوکوکوس گروه A (Streptococcus pyogenes) (باکتری) |
|---|---|
| روشهای انتقال | - قطرات تنفسی (سرفه و عطسه) |
| - تماس مستقیم با ترشحات فرد آلوده | |
| - تماس با اشیاء آلوده مانند وسایل شخصی، حوله و لیوانهای مشترک | |
| فاکتورهای افزایش خطر ابتلا | - تماس نزدیک با فرد مبتلا |
| - زندگی در محیطهای شلوغ مانند مدارس و مهدکودکها | |
| - ضعف سیستم ایمنی |
۳. جدول درمان مخملک
| درمان | توضیحات |
|---|---|
| آنتیبیوتیکها | درمان اصلی مخملک با پنیسیلین یا داروهای مشابه مانند آموکسیسیلین است. در صورت حساسیت به پنیسیلین، از داروهای دیگر مانند ماکrolایدها (مثل آزیترومایسین) استفاده میشود. |
| داروهای ضد تب | داروهایی مانند پاراستامول یا ایبوپروفن برای کاهش تب و درد استفاده میشوند. |
| آرامش و استراحت | استراحت کافی و کاهش فعالیت بدنی به بهبود علائم و کاهش فشار بر بدن کمک میکند. |
| مصرف مایعات | مصرف مایعات کافی برای پیشگیری از کمآبی بدن و تسکین علائم مانند گلودرد و تب ضروری است. |
| مراقبت از گلو | استفاده از غرغره آب نمک و محلولهای گلودرد به کاهش التهاب گلو کمک میکند. |
| مراقبت از پوست | پوست بیمار باید به آرامی تمیز شود و از تماس با محلولهای قوی یا مواد شیمیایی که ممکن است باعث تحریک پوست شوند، اجتناب شود. |
۴. جدول عوارض مخملک
| عوارض مخملک | توضیحات |
|---|---|
| تب روماتیسمی | التهاب مفاصل و قلب که در صورت عدم درمان به موقع میتواند منجر به آسیبهای جدی شود. |
| نفروپاتی | آسیب به کلیهها، که در برخی موارد ممکن است منجر به نارسایی کلیوی شود. |
| آندوکاردیت | التهاب بافت داخلی قلب که میتواند به آسیب به دریچههای قلب منجر شود. |
| عفونتهای گوش و سینوسها | ممکن است عفونتهای ناشی از استرپتوکوک به گوش میانه یا سینوسها گسترش یابد. |
۵. جدول پیشگیری از مخملک
| روشهای پیشگیری | توضیحات |
|---|---|
| شستشوی دستها | شستن دستها بهطور مرتب و صحیح به پیشگیری از انتقال عفونت کمک میکند. |
| پوشاندن دهان و بینی هنگام عطسه و سرفه | این کار میتواند به جلوگیری از انتقال قطرات آلوده به دیگران کمک کند. |
| جداسازی فرد بیمار | فرد مبتلا باید از دیگران جدا شود تا از گسترش بیماری جلوگیری شود. |
| درمان زودهنگام | شروع درمان آنتیبیوتیکی بلافاصله پس از تشخیص بیماری میتواند خطر انتقال را کاهش دهد. |
۶. جدول مقایسه مخملک با بیماریهای مشابه
| بیماری | علائم اصلی | عامل بیماری | درمان |
|---|---|---|---|
| مخملک | تب، گلودرد، راش پوستی قرمز، زبان توتفرنگی | استرپتوکوکوس گروه A | پنیسیلین یا آنتیبیوتیکهای مشابه |
| سرخک | تب، سرفه، آبریزش بینی، راش قرمز که ابتدا از صورت شروع میشود | ویروس سرخک (Measles virus) | درمان حمایتی، واکسن |
| آبله مرغان | تب، راش پوستی که ابتدا به شکل تاولهای کوچک و قرمز شروع میشود | ویروس واریسلا زوستر (Varicella) | آنتیهیستامینها، درمان حمایتی |
| گلودرد استرپتوکوکی | گلودرد، تب، تورم غدد لنفاوی گردن | استرپتوکوکوس گروه A | پنیسیلین یا آنتیبیوتیکهای مشابه |
مخملک یک بیماری عفونی قابل درمان است که علائمی چون تب، گلودرد، راش پوستی و زبان توتفرنگی را به همراه دارد. با درمان به موقع با آنتیبیوتیکها، این بیماری به راحتی کنترل میشود و خطرات ناشی از آن کاهش مییابد. پیشگیری از طریق رعایت بهداشت فردی و درمان زودهنگام میتواند از شیوع و عوارض احتمالی این بیماری جلوگیری کند.
سوالات شایع درباره مخملک
در اینجا به برخی از سوالات رایج در مورد بیماری مخملک (Scarlet Fever) و پاسخهای مربوط به آنها پرداختهایم:
1. مخملک چیست؟
مخملک یک بیماری عفونی است که به دلیل عفونت با باکتری استرپتوکوک گروه A ایجاد میشود. این بیماری معمولاً در کودکان دیده میشود و با علائمی مانند تب، گلودرد، راش پوستی قرمز، و زبان توتفرنگی همراه است. در صورت درمان نشدن به موقع، ممکن است منجر به عوارضی مانند تب روماتیسمی و آسیب به کلیهها شود.
2. چه عواملی باعث ابتلا به مخملک میشود؟
مخملک بهوسیله باکتری استرپتوکوک گروه A ایجاد میشود. این باکتری از طریق قطرات تنفسی مانند سرفه یا عطسه فرد آلوده به سایر افراد منتقل میشود. تماس مستقیم با ترشحات فرد بیمار یا استفاده از وسایل آلوده نیز میتواند موجب انتقال بیماری شود.
3. چه علائمی نشان میدهند که فرد به مخملک مبتلا شده است؟
علائم اصلی مخملک شامل:
تب بالا که بهطور ناگهانی ظاهر میشود.
گلودرد شدید همراه با قرمزی و تورم لوزهها.
راش پوستی قرمز که معمولاً ابتدا در گردن و سینه ظاهر میشود و سپس به دستها و پاها گسترش مییابد.
زبان توتفرنگی که قرمز و متورم میشود.
تورم غدد لنفاوی گردن.
سردرد، بدندرد، تهوع و کاهش اشتها نیز ممکن است مشاهده شوند.
4. آیا مخملک قابل درمان است؟
بله، مخملک قابل درمان است. درمان آن معمولاً با آنتیبیوتیکها مانند پنیسیلین انجام میشود. در صورت درمان به موقع، بیماری به سرعت بهبود مییابد و خطر بروز عوارض کاهش مییابد.
5. آیا مخملک خطرناک است؟
اگر درمان مخملک به موقع انجام نشود، ممکن است منجر به عوارض جدی مانند تب روماتیسمی (که به مفاصل و قلب آسیب میزند) یا نفروپاتی (آسیب به کلیهها) شود. اما در صورتی که بیمار به موقع تحت درمان قرار گیرد، این بیماری معمولاً مشکلی ایجاد نمیکند.
6. چه درمانهایی برای مخملک وجود دارد؟
آنتیبیوتیکها: درمان اصلی مخملک استفاده از آنتیبیوتیکهایی مانند پنیسیلین یا آموکسیسیلین است. این داروها به سرعت باکتریهای عامل بیماری را از بین میبرند.
داروهای ضد تب و مسکن: مانند پاراستامول یا ایبوپروفن برای کاهش تب و تسکین درد.
استراحت و مصرف مایعات: استراحت کافی و مصرف مایعات برای جلوگیری از کمآبی بدن و بهبودی سریعتر مهم است.
7. آیا مخملک فقط در کودکان رخ میدهد؟
مخملک عمدتاً در کودکان بین ۵ تا ۱۵ سال شایع است، اما بزرگسالان نیز ممکن است به این بیماری مبتلا شوند، اگرچه ابتلا در بزرگسالان نادرتر است.
8. چگونه از ابتلا به مخملک پیشگیری کنیم؟
رعایت بهداشت شخصی: شستشوی دستها بهطور مرتب و پوشاندن دهان هنگام سرفه و عطسه.
جداسازی بیمار: فرد مبتلا باید از دیگران جدا شود تا بیماری به دیگران منتقل نشود.
درمان زودهنگام: درمان فوری با آنتیبیوتیکها به کاهش خطر انتقال بیماری کمک میکند.
عدم استفاده از وسایل مشترک: از استفاده از وسایل شخصی آلوده مانند حوله یا مسواک پرهیز کنید.
9. آیا مخملک قابل انتقال از طریق تماس با اشیاء است؟
بله، باکتریهای استرپتوکوک میتوانند از طریق اشیاء آلوده مانند لیوانها، حولهها یا دستمالها به دیگران منتقل شوند. به همین دلیل، شستن دستها و اجتناب از استفاده از وسایل مشترک مهم است.
10. آیا بعد از درمان مخملک فرد میتواند دوباره به آن مبتلا شود؟
بله، پس از درمان مخملک، فرد ممکن است دوباره به آن مبتلا شود، زیرا باکتری استرپتوکوک میتواند دوباره از محیط یا افراد آلوده وارد بدن شود. اما اگر درمان به موقع و درست انجام شود، احتمال ابتلا مجدد کاهش مییابد.
11. آیا مخملک واکسنی دارد؟
در حال حاضر واکسنی برای پیشگیری از مخملک وجود ندارد. پیشگیری عمدتاً از طریق رعایت بهداشت فردی و درمان به موقع بیماریهای مرتبط با استرپتوکوک انجام میشود.
12. چگونه مخملک با سایر بیماریها مانند سرخک یا آبله مرغان متفاوت است؟
مخملک با بیماریهایی مانند سرخک و آبله مرغان از نظر علائم و علتهای ایجاد تفاوت دارد. در حالی که سرخک با علائم تنفسی و راش پوستی شروع میشود و آبله مرغان با راشهایی که به صورت تاولهای کوچک در بدن ظاهر میشود، مخملک بیشتر با تب، گلودرد و راشهای قرمز همراه است.
13. آیا مخملک میتواند باعث آسیب به قلب شود؟
بله، در صورت عدم درمان به موقع، مخملک میتواند منجر به تب روماتیسمی شود که به مفاصل و به ویژه قلب آسیب میزند. این آسیب میتواند موجب روماتیسم قلبی و آسیب به دریچههای قلب شود.
14. چگونه مخملک درمان نمیشود؟
اگر فرد مبتلا به مخملک درمان نشود، باکتری استرپتوکوک میتواند به سایر قسمتهای بدن مانند کلیهها و قلب آسیب بزند. در صورت عدم درمان، این بیماری ممکن است منجر به نفروپاتی و آندوکاردیت (التهاب بافت داخلی قلب) شود.
مخملک یک بیماری قابل درمان است که با درمان به موقع میتوان از بروز عوارض جدی آن جلوگیری کرد. رعایت بهداشت فردی و درمان زودهنگام با آنتیبیوتیکها نقش مهمی در کنترل و پیشگیری از گسترش بیماری دارد.
مدت واگیر بیماری مخملک
مدت واگیری مخملک (Scarlet Fever) معمولاً حدود ۲ تا ۳ هفته است و این مدت بستگی به عوامل مختلفی مانند درمان به موقع و رعایت نکات بهداشتی دارد. در اینجا به برخی از نکات مهم در مورد مدت واگیری این بیماری پرداخته شده است:
1. زمان شروع واگیری:
فرد مبتلا به مخملک از ۲ تا ۳ روز قبل از شروع علائم (مانند تب و گلودرد) تا حدود ۲۴ ساعت بعد از شروع درمان آنتیبیوتیکی میتواند بیماری را به دیگران منتقل کند.
پس از شروع درمان با آنتیبیوتیک (معمولاً پنیسیلین یا مشابه آن)، فرد معمولاً ۲۴ ساعت بعد از شروع درمان دیگر واگیر ندارد و دیگران را آلوده نمیکند.
2. مدت زمان واگیری بدون درمان:
در صورت عدم درمان، فرد مبتلا به مخملک میتواند برای حدود ۲ تا ۳ هفته پس از شروع علائم همچنان بیماری را به دیگران منتقل کند.
3. روشهای کاهش واگیری:
درمان آنتیبیوتیکی مناسب و به موقع میتواند به سرعت علائم را کاهش داده و مدت زمان واگیری را به طور چشمگیری کاهش دهد.
جداسازی فرد بیمار از سایر افراد (خصوصاً از کودکان و افراد دارای سیستم ایمنی ضعیف) میتواند به جلوگیری از گسترش بیماری کمک کند.
رعایت بهداشت فردی مانند شستشوی مرتب دستها و استفاده از ماسک در صورت سرفه یا عطسه نیز به کاهش انتقال بیماری کمک میکند.
4. دوره پنهان (Incubation Period):
دوره پنهان مخملک معمولاً ۲ تا ۴ روز است، یعنی از زمانی که فرد با باکتری آلوده میشود تا زمانی که علائم بیماری شروع میشود، این دوره معمولاً ۲ تا ۴ روز طول میکشد.
واگیری مخملک در افراد مبتلا به این بیماری میتواند ۲ تا ۳ هفته به طول انجامد، اما با درمان مناسب آنتیبیوتیکی، این مدت زمان به سرعت کاهش مییابد و فرد دیگر قادر به انتقال بیماری به دیگران نخواهد بود.
در بیماری مخملک (Scarlet Fever)، که معمولاً به دلیل عفونت با باکتری استرپتوکوکوس گروه A ایجاد میشود، تغذیه مناسب میتواند به بهبود سریعتر بیمار و کاهش علائم کمک کند. در این زمینه، برخی غذاها میتوانند علائم را تشدید یا کاهش دهند. در اینجا به بررسی غذاهای تشدیدکننده و کاهنده مخملک پرداخته شده است:
1. غذاهای تشدیدکننده مخملک
این غذاها میتوانند علائم مخملک را تشدید کرده و روند بهبودی را کند کنند:
۱.۱. غذاهای تند و ادویهدار:
غذاهای تند مانند فلفل، سسهای ادویهدار و غذاهای حاوی مواد تحریککننده مانند سیر و پیاز میتوانند گلو را تحریک کرده و درد گلو را تشدید کنند. همچنین میتوانند باعث افزایش التهاب در بدن شوند.
۱.۲. غذاهای چرب و سنگین:
غذاهای چرب مانند فست فود، غذاهای سرخشده و غذاهای با چربی حیوانی میتوانند سیستم گوارش را تحت فشار قرار دهند و فرآیند هضم را دشوارتر کنند. این نوع غذاها همچنین ممکن است باعث افزایش التهاب و ضعف سیستم ایمنی شوند.
۱.۳. غذاهای شیرین:
شکر و شیرینیهای فرآوریشده میتوانند به کاهش قدرت سیستم ایمنی کمک کنند و بدن را در مقابله با عفونت ضعیفتر کنند. همچنین شکر میتواند باعث افزایش التهاب و تحریک بیشتر علائم شود.
۱.۴. غذاهای اسیدی:
غذاهای حاوی اسید زیاد مانند مرکبات (پرتقال، لیمو، گریپفروت)، گوجه فرنگی و سرکه میتوانند باعث تحریک گلو و افزایش درد گلو شوند و روند درمان را کند کنند.
۱.۵. محصولات لبنی:
برخی افراد مبتلا به مخملک ممکن است با مصرف محصولات لبنی (مانند شیر، پنیر و کره) دچار افزایش ترشحات بینی یا گلودرد بیشتر شوند. اگرچه این موضوع برای همه افراد صدق نمیکند، اما اگر فرد احساس میکند که مصرف لبنیات علائمش را بدتر میکند، بهتر است از آنها اجتناب کند.
2. غذاهای کاهنده مخملک:
این غذاها میتوانند به بهبود علائم مخملک کمک کرده و فرآیند درمان را تسریع کنند:
۲.۱. غذاهای نرم و ملایم:
غذاهای نرم و ملایم مانند سوپهای ساده، پورهها، موز، سیبزمینی پخته و فرنی میتوانند به آرامش گلو و کاهش تحریک آن کمک کنند و از ایجاد درد گلو جلوگیری کنند.
۲.۲. مایعات زیاد:
نوشیدن مایعات فراوان مانند آب، چایهای گیاهی، عصارههای گوشت یا سوپ میتواند به حفظ هیدراتاسیون بدن کمک کند و از بروز کمآبی (Dehydration) جلوگیری کند. مایعات گرم نیز ممکن است به آرامش گلو کمک کنند.
۲.۳. غذاهای غنی از ویتامین C:
ویتامین C سیستم ایمنی بدن را تقویت میکند و به کاهش التهاب کمک میکند. مصرف میوههایی مانند پرتقال، توت فرنگی، کیوی، کلم بروکلی و فلفل دلمهای که غنی از ویتامین C هستند، میتواند به روند بهبودی سرعت بخشد.

۲.۴. غذاهای غنی از پروتئین:
پروتئینها برای تقویت سیستم ایمنی بدن ضروری هستند. غذاهایی مانند گوشت مرغ پخته، ماهی، تخممرغ و حبوبات میتوانند به بهبود سریعتر کمک کنند.
۲.۵. غذاهای ضدالتهاب:
برخی از غذاهای ضدالتهاب مانند زنجبیل، زردچوبه، سیر و روغن زیتون به کاهش التهاب در بدن کمک کرده و میتوانند در درمان عفونت مفید باشند.
۲.۶. غذاهای غنی از فیبر:
سبزیجات تازه، میوهها و غلات کامل میتوانند به تقویت سیستم گوارش و افزایش قدرت بدن در مبارزه با عفونت کمک کنند.
۲.۷. چایهای گیاهی آرامبخش:
چایهای گیاهی مانند چای بابونه، نعناع و زنجبیل میتوانند به آرامش گلو و کاهش التهاب کمک کنند.

3. نکات مهم:
رعایت رژیم غذایی متعادل و مراقبت از سیستم ایمنی در هنگام ابتلا به مخملک بسیار مهم است. خوردن غذاهای سالم، مصرف مایعات کافی و اجتناب از غذاهای تحریککننده میتواند به تسریع روند درمان کمک کند.
در صورتی که فرد مبتلا به مخملک مشکلات گوارشی یا حساسیت به غذاهای خاص داشته باشد، بهتر است با پزشک مشورت کند تا رژیم غذایی متناسب با وضعیت او تعیین شود.
برای بهبود سریعتر از بیماری مخملک، بهتر است از غذاهای نرم و ملایم، مایعات زیاد، غذاهای غنی از ویتامین C و پروتئین استفاده کنید. همچنین باید از غذاهای تند، چرب، شیرین و اسیدی پرهیز کرد تا از تشدید علائم بیماری جلوگیری شود.
بیماری های مشابه مخملک
بیماریهای مشابه مخملک (Scarlet Fever) معمولاً از نظر علائم و علل عفونی مشابهتهایی دارند. این بیماریها به دلیل داشتن علائم مشابه مانند تب، گلودرد، راش پوستی، و التهاب میتوانند با مخملک اشتباه گرفته شوند. در اینجا به بررسی چند بیماری مشابه مخملک پرداختهایم:
1. سرخک (Measles)
علائم مشابه: سرخک و مخملک هر دو با راشهای پوستی شروع میشوند. راش سرخک معمولاً از صورت و سپس به بدن و دستها گسترش مییابد. همچنین تب و سرفه خشک از علائم اولیه هر دو بیماری هستند.
تفاوتها: سرخک با تخریبهای تنفسی (سرفه شدید و گلودرد) همراه است، در حالی که مخملک بیشتر به علت عفونت با باکتری استرپتوکوک است و معمولاً علائم گلو مانند گلودرد شدید و زبان توتفرنگی به همراه راشهای قرمز شناخته میشود. راش سرخک به تدریج به رنگ تیرهتری تغییر میکند، در حالی که راش مخملک به صورت قرمز روشن با بافتی شبیه کاغذ سنباده دیده میشود.
2. آبله مرغان (Chickenpox)
علائم مشابه: آبله مرغان نیز با راشهای پوستی ظاهر میشود. در ابتدا لکههای قرمز در بدن ظاهر شده و سپس تبدیل به تاولهایی پر از مایع میشوند. تب و خارش هم از علائم آبله مرغان است.
تفاوتها: راشهای آبله مرغان به صورت تاولهای مایع ظاهر میشوند که در مراحل مختلف بیماری در بدن منتشر میشوند. برخلاف راش مخملک که به سرعت به شکل قرمز و مسطح ظاهر میشود، راش آبله مرغان در مراحل مختلف به صورت دانههای مختلف در حال تکامل هستند. همچنین، در مخملک زبان توتفرنگی یکی از علائم مشخص است که در آبله مرغان وجود ندارد.
3. زرد زخم (Impetigo)
علائم مشابه: زرد زخم به دلیل عفونت با باکتریهای استرپتوکوک یا استافیلوکوک میتواند باعث قرمزی و زخم در پوست شود که به تدریج تبدیل به زخمهایی با ترشح زرد میشود. زخمها در این بیماری شبیه به راشهای مخملک هستند.
تفاوتها: زرد زخم معمولاً زخمهای سطحی در پوست ایجاد میکند و بیشتر در اطراف دهان، بینی و نواحی دیگر بدن ظاهر میشود. در حالی که مخملک بیشتر باعث راشهای وسیع در بدن همراه با تب و گلودرد میشود.
4. گلودرد استرپتوکوکی (Streptococcal Pharyngitis)
علائم مشابه: گلودرد استرپتوکوکی ناشی از باکتری استرپتوکوک است و علائم آن شامل گلودرد شدید، تب، و تورم غدد لنفاوی است. برخی از افرادی که گلودرد استرپتوکوکی دارند، ممکن است راشهای قرمز شبیه به مخملک نیز داشته باشند.
تفاوتها: گلودرد استرپتوکوکی به طور معمول راشهای پوست را ایجاد نمیکند، اما در صورتی که فرد به این نوع عفونت مبتلا شود، ممکن است راشهایی شبیه به مخملک در بدن بروز کند. این راشها معمولاً بیشتر به پوششهای لطیفتر و نواحی مانند گردن و سینه محدود میشوند.
5. تب روماتیسمی (Rheumatic Fever)
علائم مشابه: تب روماتیسمی به دنبال عفونت استرپتوکوکی (مانند گلودرد استرپتوکوکی یا مخملک) ایجاد میشود و ممکن است تب، التهاب مفاصل، راشهای پوستی و آسیب به قلب را به همراه داشته باشد.
تفاوتها: تب روماتیسمی بیشتر به دنبال درمان نشدن گلودرد استرپتوکوکی یا مخملک ایجاد میشود و علائمی مانند التهاب مفاصل، آسیب به دریچههای قلب، و حرکات غیرارادی عضلات را نشان میدهد. راشهای تب روماتیسمی ممکن است به صورت راشهای صورتی رنگ و نرم در بدن ظاهر شوند.
6. سیاهسرفه (Pertussis)
علائم مشابه: سیاهسرفه به دلیل عفونت با باکتری بوردتللا پرتوسیس ایجاد میشود و یکی از علائم آن سرفههای شدید همراه با تب است که ممکن است مشابه برخی علائم مخملک باشد.
تفاوتها: سیاهسرفه عمدتاً با سرفههای بلند و شدید همراه است که ممکن است منجر به مشکل در تنفس شود. در مخملک، این علائم وجود ندارد و علائم اصلی شامل تب، گلودرد و راشهای پوستی است.
7. تب حصبه (Typhoid Fever)
علائم مشابه: تب حصبه به دلیل عفونت با سالمونلا تیفی ایجاد میشود و معمولاً با تب بالا، گلودرد، راشهای پوستی و درد شکم همراه است.
تفاوتها: در تب حصبه، راشهای پوستی (که به نام "راشهای حصبه" شناخته میشوند) به صورت لکههای صورتی در بدن ظاهر میشوند و بیشتر به معده و سیستم گوارشی آسیب وارد میکنند. در حالی که مخملک راشهایی به صورت قرمز و مسطح در بدن دارد.
اگرچه بسیاری از بیماریها علائم مشابهی مانند تب، گلودرد، و راش پوستی دارند، اما تفاوتهای خاص در علائم و علتهای بیماری (ویروسی یا باکتریایی) موجب میشود که تشخیص صحیح ضروری باشد. در صورتی که شک به ابتلا به مخملک یا بیماریهای مشابه وجود داشته باشد، بهترین کار مشورت با پزشک و انجام آزمایشات لازم برای تشخیص دقیق است.
روش های انتقال مخملک
مخملک (Scarlet Fever) یک بیماری عفونی است که بهطور عمده توسط باکتری استرپتوکوک گروه A (Streptococcus pyogenes) ایجاد میشود. این بیماری معمولاً از طریق قطرات تنفسی و تماس مستقیم با فرد مبتلا یا وسایل آلوده منتقل میشود. در اینجا به تفصیل به روشهای مختلف انتقال مخملک پرداخته شده است:
1. انتقال از طریق قطرات تنفسی
این روش شایعترین راه انتقال مخملک است. وقتی فرد مبتلا به مخملک عطسه میکند، سرفه میزند یا صحبت میکند، قطرات تنفسی حاوی باکتری استرپتوکوک از طریق هوا پخش میشود.
این قطرات میتوانند در فاصله نزدیک (حدود ۱ متر یا بیشتر) به افراد سالم برسند و آنها را آلوده کنند. بنابراین، اگر فرد سالم در معرض این قطرات قرار بگیرد، ممکن است به بیماری مبتلا شود.
2. تماس مستقیم با ترشحات فرد بیمار
تماس مستقیم با پوست یا زخمهای فرد مبتلا میتواند موجب انتقال باکتری شود. اگر فردی با پوست یا زخمهای فرد بیمار تماس داشته باشد، ممکن است باکتری به بدن او منتقل شود.
همچنین، اگر فرد بیمار با دهان یا بینی خود به چیزی دست بزند و فرد سالم از همان وسیله استفاده کند، احتمال انتقال باکتری وجود دارد.
3. تماس با وسایل شخصی آلوده
باکتری استرپتوکوک میتواند از طریق وسایل شخصی فرد بیمار مثل حولهها، لیوانها، دستمالهای کاغذی یا لباسها منتقل شود. این وسایل ممکن است آلوده به باکتری باشند و اگر فرد سالم از آنها استفاده کند، احتمال ابتلا به بیماری وجود دارد.
به همین دلیل، شستشوی منظم دستها و عدم استفاده مشترک از وسایل شخصی از اهمیت زیادی برخوردار است.
4. انتقال از طریق تماس نزدیک با فرد بیمار
فرد مبتلا به مخملک بهطور عمده در طول دوره واگیری (۲ تا ۳ روز قبل از بروز علائم تا ۲۴ ساعت پس از شروع درمان آنتیبیوتیکی) میتواند بیماری را به دیگران منتقل کند. بنابراین، تماس نزدیک با فرد بیمار در این دوره میتواند موجب انتقال عفونت شود.
5. انتقال از مادر به نوزاد
در موارد نادر، ممکن است مادر باردار که مبتلا به مخملک است، بیماری را از طریق رحم یا در زمان زایمان طبیعی به نوزاد خود منتقل کند.
این نوع انتقال معمولاً کمتر مشاهده میشود، اما در صورت عدم درمان صحیح و به موقع در مادر، ممکن است به نوزاد آسیب وارد شود.
6. آلودگی در محیطهای شلوغ یا بیمارستانها
در محیطهای شلوغ یا بیمارستانها، جایی که افراد ممکن است با یکدیگر در تماس نزدیک باشند، خطر انتقال عفونت بیشتر میشود. بهویژه در مهدکودکها، مدارس و خانههای سالمندان، احتمال ابتلا به مخملک به دلیل نزدیکی زیاد افراد و تماسهای متداول بیشتر است.
اقدامات پیشگیری برای جلوگیری از انتقال مخملک
جداسازی فرد بیمار از سایر افراد، خصوصاً از کودکانی که هنوز واکسنهای کامل را دریافت نکردهاند.
رعایت بهداشت فردی:
شستشوی مکرر دستها با آب و صابون.
استفاده از دستمال کاغذی هنگام عطسه و سرفه.
ماسک زدن در زمان بیماری بهویژه در هنگام حضور در مکانهای عمومی.

درمان آنتیبیوتیکی:
شروع درمان با آنتیبیوتیکهای مناسب (معمولاً پنیسیلین یا آمپیسیلین) به سرعت باعث کاهش خطر انتقال بیماری میشود.
بیمار باید حداقل ۲۴ ساعت پس از شروع درمان از نظر واگیری سالم باشد.
عدم اشتراک وسایل شخصی:
از اشتراک وسایل شخصی مانند حوله، لیوان و دستمال خودداری کنید.
محیط تمیز:
تمیز نگه داشتن محیط زندگی و ضدعفونی کردن وسایلی که بیمار با آنها تماس داشته است.
مخملک از طریق قطرات تنفسی و تماس مستقیم با فرد بیمار یا وسایل آلوده منتقل میشود. رعایت نکات بهداشتی، درمان به موقع و جداسازی فرد بیمار از دیگران میتواند از انتشار این بیماری جلوگیری کند.
رایج ترین سن ابتلا به مخملک
مخملک (Scarlet Fever) معمولاً در کودکان ۵ تا ۱۵ سال مشاهده میشود و این گروه سنی رایجترین سن ابتلا به این بیماری هستند. این بیماری به علت عفونت با باکتری استرپتوکوکوس گروه A (Streptococcus pyogenes) ایجاد میشود و بیشتر در کودکان پیشدبستانی و دبستانی دیده میشود. البته، این بیماری میتواند در هر سنی رخ دهد، اما کودکان در معرض خطر بیشتری هستند.
دلایل شیوع بیشتر در این گروه سنی:
سیستم ایمنی در حال توسعه:
سیستم ایمنی کودکان به اندازه بزرگسالان بالغ نشده است، بنابراین ممکن است نسبت به عفونتها حساستر باشند.
محیطهای پرجمعیت و تعاملات اجتماعی:
کودکان به دلیل حضور در مدارس، مهدکودکها یا محیطهای شلوغ بیشتر در معرض تماس با دیگران هستند، که احتمال انتقال باکتریهای استرپتوکوک را افزایش میدهد.
عدم رعایت بهداشت فردی:
کودکان معمولاً به اندازه بزرگسالان به رعایت بهداشت فردی مانند شستشوی دستها توجه نمیکنند و ممکن است از وسایل مشترک مانند لوازم تحریر، اسباب بازیها و ظروف استفاده کنند که باعث گسترش باکتری میشود.
با این حال، بزرگسالان نیز میتوانند به مخملک مبتلا شوند، به ویژه در صورت تماس با فرد بیمار یا در صورت داشتن ضعف سیستم ایمنی. بیماری مخملک در بزرگسالان معمولاً کمتر شایع است و علائم آن ممکن است نسبت به کودکان خفیفتر باشد.
خلاصه:
رایجترین سن ابتلا به مخملک بین ۵ تا ۱۵ سال است، اما این بیماری ممکن است در افراد دیگر نیز رخ دهد.
کودکان در محیطهای شلوغ مانند مدارس و مهدکودکها بیشتر در معرض ابتلا هستند.
واکسنهای موجود برای پیشگیری از استرپتوکوکوس گروه A
مخملک (Scarlet Fever) بهطور مستقیم واکسن ندارد، اما چون این بیماری توسط باکتری استرپتوکوکوس گروه A (Streptococcus pyogenes) ایجاد میشود، در حال حاضر هیچ واکسنی برای پیشگیری از این باکتری خاص (که عامل اصلی مخملک است) در دسترس نیست.
اگرچه برای مخملک واکسن خاصی وجود ندارد، اما به دلیل اینکه مخملک اغلب بهدنبال عفونت گلو (گلودرد استرپتوکوکی) بروز میکند، واکسنهای خاصی برای پیشگیری از بیماریهای ناشی از باکتریهای استرپتوکوک در دسترس نیست. با این حال، آنتیبیوتیکها (مثل پنیسیلین) بهطور مؤثر برای درمان و پیشگیری از گلودرد استرپتوکوکی و کاهش خطر ابتلا به مخملک استفاده میشوند.
راههای پیشگیری از مخملک
رعایت بهداشت شخصی: شستن دستها و پوشاندن دهان هنگام سرفه یا عطسه.
جداسازی بیمار: بیمار باید برای جلوگیری از انتقال بیماری از سایر افراد جدا شود.
درمان زودهنگام: درمان سریع با آنتیبیوتیکها میتواند به کاهش خطر انتقال و عوارض کمک کند.
در حال حاضر، مهمترین روشهای پیشگیری از مخملک عبارتند از:
درمان به موقع گلودرد استرپتوکوکی:
درمان سریع با آنتیبیوتیکها (معمولاً پنیسیلین یا آنتیبیوتیکهای مشابه) برای گلودرد استرپتوکوکی میتواند به جلوگیری از بروز مخملک کمک کند.
رعایت بهداشت فردی:
شستشوی مکرر دستها با آب و صابون.
استفاده از دستمالهای کاغذی هنگام سرفه یا عطسه و دور انداختن آنها.
عدم تماس با فرد بیمار و رعایت فاصله اجتماعی.
درمان با آنتیبیوتیک برای افراد در معرض خطر:
اگر فردی در معرض ابتلا به مخملک یا گلودرد استرپتوکوکی قرار بگیرد (مثلاً فردی که بهطور مستقیم با شخص مبتلا در تماس بوده است)، پزشک ممکن است برای پیشگیری از عفونت آنتیبیوتیک تجویز کند.
جداسازی فرد مبتلا:
فرد مبتلا باید از دیگران جدا شود، بهویژه در چند روز اول ابتلا، تا از انتقال باکتری به دیگران جلوگیری شود.
جمعبندی
مخملک واکسن خاصی ندارد.
پیشگیری از این بیماری بیشتر بر اساس درمان سریع گلودرد استرپتوکوکی، رعایت بهداشت فردی و درمان آنتیبیوتیکی است.
آنتیبیوتیکها برای درمان و جلوگیری از ابتلا به مخملک و دیگر بیماریهای ناشی از استرپتوکوکوس گروه A موثر هستند.
-
باز باران با ترانه با گهرهای فراوان میخورد بر بام خانه / دیوانهکنندهترین شعرخوانی رشید کاکاوند با شعری از خاطرات بچگی اینبار با حسی متفاوت که اشک به چشمهایتان خواهد آورد + ویدئو










ارسال نظر