دیالیز چیست؟ / مراحل دیالیز و انواع آن + جدول مقایسه دیالیز در زنان و مردان
رکنا: دیالیز روشی است که برای تصفیه خون در بدن افرادی که کلیههایشان به خوبی کار نمیکنند، استفاده میشود. این فرایند به جای عملکرد طبیعی کلیهها عمل میکند و مواد زاید و مایعات اضافی را از خون خارج میکند.
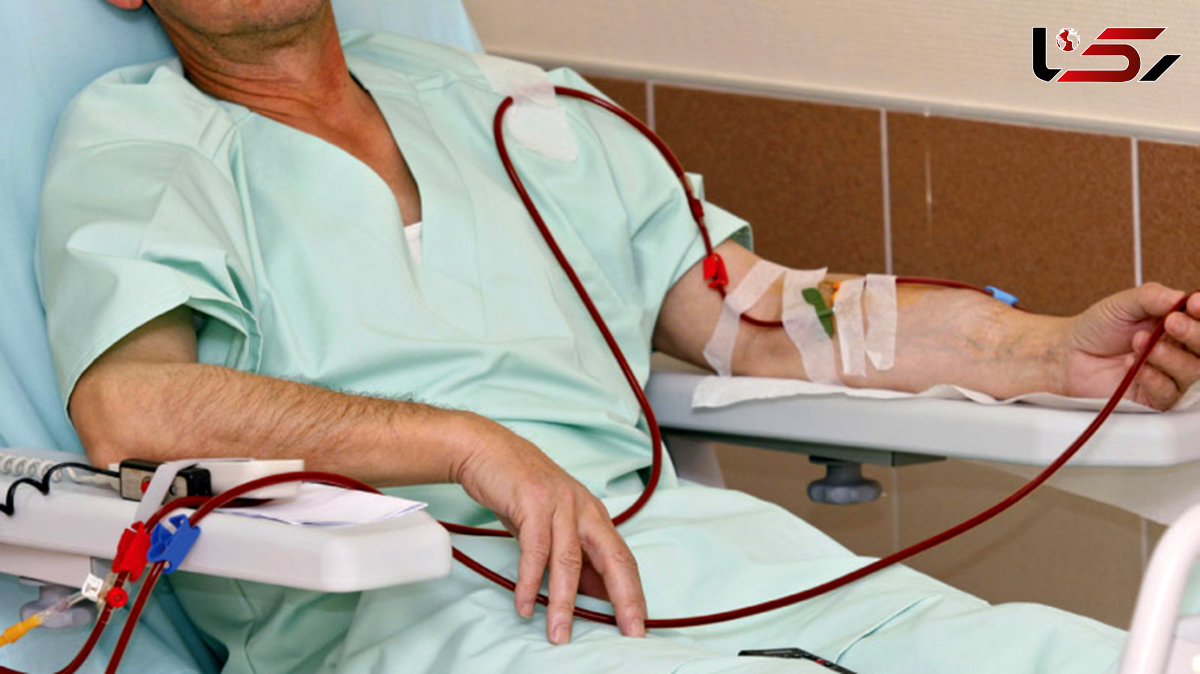
به گزارش رکنا، دیالیز فرایندی است که برای افرادی که کلیه هایشان به درستی عمل نمیکند، به عنوان یک روش جایگزین برای تصفیه خون استفاده میشود. در حالت طبیعی، کلیه ها وظیفه تصفیه خون، دفع مواد زاید و کنترل میزان مایعات بدن را بر عهده دارند. وقتی کلیهها آسیب میبینند و قادر به انجام این وظایف نیستند، دیالیز به کمک میآید.
انواع دیالیز
دیالیز به دو نوع اصلی تقسیم میشود که هرکدام روشهای خاص خود را برای تصفیه خون و حذف مواد زاید از بدن دارند. این دو نوع عبارتند از:
| ویژگی | همودیالیز (Hemodialysis) | دیالیز صفاقی (Peritoneal Dialysis) |
|---|---|---|
| محل انجام | بیمارستان یا مرکز دیالیز | در منزل (یا بیمارستان) |
| روش تصفیه خون | خون از بدن خارج شده و از دستگاه دیالیزر عبور میکند. | مایع دیالیز به شکم وارد شده و مواد زاید از طریق غشای صفاقی جذب میشود. |
| مدت زمان جلسات | هر جلسه معمولاً 3 تا 5 ساعت طول میکشد. | معمولاً به صورت 24 ساعته یا شبانهروزی انجام میشود. |
| تعداد جلسات در هفته | معمولاً 3 بار در هفته | بستگی به نوع (پیوسته یا اتوماتیک) دارد، معمولاً هر شب یا 4-6 ساعت یک بار. |
| دستگاه مورد نیاز | دستگاه دیالیزر (کلیه مصنوعی) | کاتتر و مایع دیالیز |
| مراقبت و مدیریت | نیاز به مراجعه منظم به مراکز درمانی | بیمار میتواند خود مراقبت کند، اما نیاز به آموزش و تجهیزات دارد. |
| خطرات و عوارض | عفونت در محل شنت، فشار خون پایین، اختلالات قلبی | عفونت در محل کاتتر، مشکلات غشای صفاقی، تغییرات در مایع دیالیز |
| انعطافپذیری | کم (بیمار باید به مراکز دیالیز مراجعه کند) | زیاد (بیمار میتواند در خانه انجام دهد) |
| نیاز به لولهگذاری | بله، معمولاً از شنت یا کاتتر استفاده میشود. | بله، کاتتر به شکم وارد میشود. |
1. همودیالیز (Hemodialysis):
در همودیالیز، خون از بدن بیمار خارج شده و از طریق دستگاه دیالیزر (که به آن کلیه مصنوعی هم گفته میشود) عبور میکند. در این دستگاه، خون از فیلترهایی به نام "غشا" عبور میکند که مشابه عملکرد کلیهها عمل میکنند و مواد زاید، نمکها و مایعات اضافی را از خون جدا میکنند. سپس خون تصفیهشده به بدن باز می گردد.
ویژگیها:
معمولاً در بیمارستان یا مراکز دیالیز انجام میشود.
به طور معمول هر جلسه همودیالیز بین 3 تا 5 ساعت طول میکشد و معمولاً 3 بار در هفته انجام میشود.
نیاز به اتصال لوله به رگها دارد که میتواند از طریق یک شنت (fistula) یا کاتتر ایجاد شود.
بیمار نیاز به مراجعه به مرکز درمانی دارد و این فرایند معمولاً به صورت منظم ادامه مییابد.
2. دیالیز صفاقی (Peritoneal Dialysis):
در دیالیز صفاقی، از غشای صفاق (پوشش داخلی شکم) برای تصفیه خون استفاده میشود. مایع دیالیز به داخل شکم وارد میشود و این مایع مواد زاید و مایعات اضافی را از خون جذب میکند. پس از مدتی، مایع حاوی مواد زاید از بدن خارج میشود. این روش به بیمار این امکان را میدهد که دیالیز را در خانه و با دسترسی خود انجام دهد.
ویژگیها:
این نوع دیالیز میتواند به صورت خودمدیریتی در منزل انجام شود.
معمولاً به صورت پیوسته یا شبانهروزی انجام میشود.
شامل استفاده از یک لوله کاتتر است که به شکم بیمار وارد میشود.
به طور معمول نیاز به مراقبت کمتری نسبت به همودیالیز دارد و بیمار میتواند آن را در خانه انجام دهد.
انواع دیالیز صفاقی:
دیالیز صفاقی به دو نوع اصلی تقسیم میشود:
دیالیز صفاقی پیوسته (Continuous Ambulatory Peritoneal Dialysis – CAPD): در این نوع، مایع دیالیز به طور مداوم به شکم وارد میشود و هر 4-6 ساعت یک بار باید مایع آلوده خارج و مایع تازه وارد شود.
دیالیز صفاقی اتوماتیک (Automated Peritoneal Dialysis – APD): در این نوع، دستگاه اتوماتیک مایع دیالیز را به شکم وارد کرده و از آن خارج میکند. معمولاً این فرایند شبانه انجام میشود.
مقایسه همودیالیز و دیالیز صفاقی:
زمان و مکان: همودیالیز معمولاً در مراکز درمانی انجام میشود و نیاز به حضور مرتب دارد، در حالی که دیالیز صفاقی میتواند در خانه انجام شود.
انعطافپذیری: دیالیز صفاقی انعطافپذیری بیشتری دارد زیرا بیمار میتواند خود مدیریت کند، اما همودیالیز بیشتر تحت نظر پزشک و در محیط کنترلشده صورت میگیرد.
عوارض و خطرات: در همودیالیز خطرات عفونت و مشکلات مرتبط با دسترسی به رگها وجود دارد، در حالی که در دیالیز صفاقی ممکن است عفونت در محل وارد شدن کاتتر یا تغییرات در غشای صفاقی رخ دهد.
مراحل همودیالیز
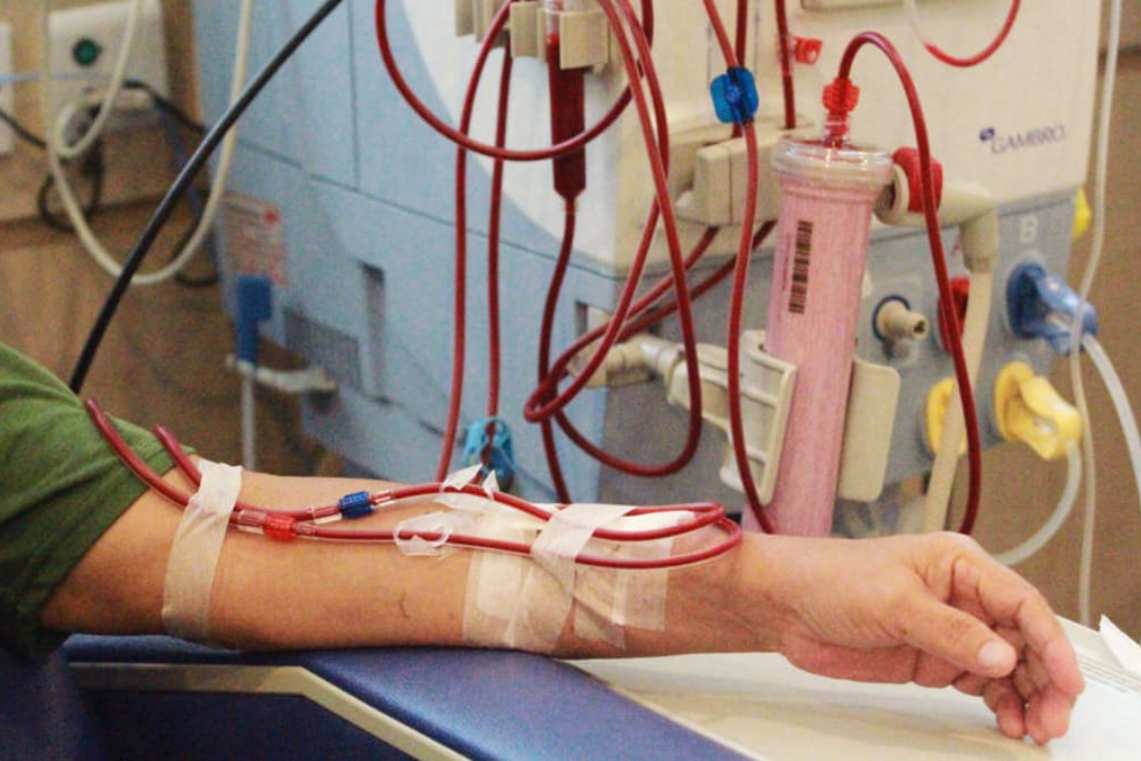
مراحل انجام همودیالیز به طور معمول به شرح زیر است:
| مرحله | توضیحات |
|---|---|
| 1. آمادهسازی برای دیالیز |
- ارزیابی وضعیت بیمار توسط پزشک. - ایجاد دسترسی به رگ (شنت، کاتتر یا گرافت) برای انتقال خون به دستگاه دیالیزر. |
| 2. شروع همودیالیز |
- خون از بدن بیمار به دستگاه دیالیزر منتقل میشود. - مواد زاید و مایعات اضافی از خون از طریق فیلترهای دیالیزر خارج میشود. |
| 3. تصفیه خون |
- خون از دیالیزر عبور کرده و مواد زاید (اوره، کراتینین) و مایعات اضافی جدا میشود. - تصفیه مایع و مواد زاید از خون انجام میشود. |
| 4. بازگشت خون تصفیهشده به بدن |
- خون تصفیهشده دوباره به بدن بازمیگردد. - کنترل مایعات و الکترولیتها در حین فرایند دیالیز. |
| 5. پایان دیالیز و جدا شدن از دستگاه |
- پس از اتمام دیالیز (3 تا 5 ساعت)، خون از دستگاه دیالیزر جدا میشود. - دسترسی به دستگاه قطع میشود و نظافت محل ورود انجام میشود. |
| 6. پیگیری و مراقبتهای پس از دیالیز |
- بیمار ممکن است احساس خستگی یا ضعف کند. - انجام آزمایشهای پیگیری و توصیههای پزشکی برای تغذیه و مصرف دارو. |
1. آمادهسازی برای دیالیز
ارزیابی وضعیت بیمار: پیش از شروع همودیالیز، پزشک وضعیت عمومی بیمار را بررسی میکند و آزمایشات لازم انجام میشود.
قرار دادن دسترسی و اتصال به دستگاه: برای انجام همودیالیز، باید خون بیمار از طریق یک دسترسی خاص به دستگاه دیالیزر منتقل شود. این دسترسی معمولاً از طریق یکی از روشهای زیر انجام میشود:
شنت (Fistula): اتصال مستقیم شریان و ورید در بازو برای ایجاد دسترسی طولانیمدت به رگها.
کاتتر (Catheter): لولهای که به رگهای بزرگ وارد میشود. معمولاً در شرایط اضطراری یا در صورتی که شنت قابل استفاده نباشد، استفاده میشود.
گرافت (Graft): شبیه به شنت است، اما از یک لوله مصنوعی برای اتصال شریان و ورید استفاده میشود.
2. شروع همودیالیز
خروج خون از بدن: خون بیمار از طریق دسترسی (شنت، کاتتر یا گرافت) به دستگاه دیالیزر منتقل میشود. در این مرحله، خون از بدن خارج میشود.
تصفیه خون: خون وارد دیالیزر میشود که یک فیلتر بزرگ است و مشابه عملکرد کلیه عمل میکند. در دیالیزر، خون از طریق غشای نیمهمترشکه عبور میکند که اجازه میدهد مواد زاید (مثل اوره، کراتینین) و مایعات اضافی از خون جدا شوند.
تصفیه مایع و مواد زاید: مواد زاید از خون از طریق فرایند اسمز و فیلتراسیون از خون خارج میشوند و به مایع دیالیز منتقل میشوند. این مایع دیالیز حاوی مواد خاصی است که به جذب مواد زاید از خون کمک میکنند.
3. بازگشت خون تصفیهشده به بدن
انتقال خون تصفیهشده: پس از تصفیه شدن خون، خون از دیالیزر خارج شده و به بدن بیمار بازمیگردد. این خون دوباره به سیستم گردش خون بیمار وارد میشود.
کنترل مایعات و الکترولیتها: در حین فرایند، پزشک یا پرستار میتواند مقدار مایعات و الکترولیتهای مختلف در بدن بیمار را کنترل کند تا از ایجاد مشکلاتی مثل فشار خون بالا یا کمبود مایعات جلوگیری شود.
4. پایان دیالیز و جدا شدن از دستگاه
پایان جلسات: پس از اتمام زمان دیالیز (معمولاً 3 تا 5 ساعت)، فرایند همودیالیز به پایان میرسد.
جدا شدن دسترسی از دستگاه: خون از دستگاه دیالیزر قطع شده و دسترسی (شنت یا کاتتر) از دستگاه جدا میشود.
نظافت و مراقبت از محل دسترسی: محل ورود دسترسی (مثلاً شنت) باید نظافت شده و مراقبتهای لازم برای جلوگیری از عفونت انجام شود.
5. پیگیری و مراقبتهای پس از دیالیز
مراقبتهای پس از دیالیز: بعد از پایان دیالیز، بیمار معمولاً کمی خسته میشود و ممکن است احساس ضعف کند. برخی بیماران ممکن است دچار افت فشار خون یا سرگیجه شوند.
آزمایشهای پیگیری: گاهی نیاز است که پس از دیالیز، آزمایشهایی انجام شود تا وضعیت سلامتی بیمار و تأثیر دیالیز بر خون بررسی شود.
توصیههای غذایی و دارویی: پزشک ممکن است توصیههایی در مورد تغذیه، مصرف مایعات و داروها پس از دیالیز به بیمار بدهد.
نکات مهم:
تعداد جلسات: معمولاً همودیالیز به مدت 3 بار در هفته انجام میشود، اما این تعداد بستگی به وضعیت هر بیمار دارد.
مدت زمان جلسات: هر جلسه معمولاً 3 تا 5 ساعت طول میکشد.
دیالیز صفاقی (Peritoneal Dialysis)
دیالیز صفاقی (Peritoneal Dialysis) یکی از روشهای تصفیه خون برای بیمارانی است که کلیههایشان قادر به انجام وظیفه تصفیه خون نیستند. در این روش، به جای استفاده از دستگاه دیالیزر (کلیه مصنوعی) که در همودیالیز استفاده میشود، از غشای صفاقی (پوشش داخلی شکم) بیمار برای تصفیه خون استفاده میشود.
| ویژگی | دیالیز صفاقی پیوسته (CAPD) | دیالیز صفاقی اتوماتیک (APD) |
|---|---|---|
| روش انجام | مایع دیالیز به شکم وارد شده و بیمار به طور دستی مایع آلوده را تخلیه و مایع جدید وارد میکند. | مایع دیالیز به شکم وارد و خارج میشود توسط دستگاه به طور خودکار. |
| تعداد دفعات انجام در روز | معمولاً 4 بار در روز | معمولاً در طول شب، به طور اتوماتیک انجام میشود. |
| نیاز به دستگاه | نیاز به دستگاه ندارد. | نیاز به دستگاه برای انجام اتوماتیک فرآیند. |
| مراقبتهای لازم | بیمار باید به طور دستی مایع دیالیز را وارد و خارج کند. | بیمار به صورت شبانهروزی از دستگاه استفاده میکند. |
| انعطافپذیری | بسیار انعطافپذیر است؛ بیمار میتواند در طول روز فعالیتهای روزانه خود را انجام دهد. | نیاز به استفاده از دستگاه در شب دارد و بیمار معمولاً در خانه استراحت میکند. |
| مدت زمان جلسات | هر بار 4 تا 6 ساعت | معمولاً در شب و به مدت 8 تا 10 ساعت انجام میشود. |
| مزایا |
- عدم نیاز به دستگاه - امکان انجام در خانه - راحتی بیشتر برای بیمار |
- اتوماتیک بودن و راحتی انجام - انجام در شب و جلوگیری از اختلال در فعالیتهای روزانه |
| معایب |
- نیاز به دخالت دستی بیمار - احتمال بالای عفونت در محل کاتتر |
- نیاز به دستگاه - هزینه بالاتر به دلیل استفاده از دستگاه |
| خطرات |
- عفونت در محل کاتتر (پریتونیت) - مشکلات در مدیریت مایع دیالیز |
- عفونت در محل کاتتر - نیاز به آموزش برای استفاده از دستگاه |
نحوه عملکرد دیالیز صفاقی:
در دیالیز صفاقی، مایع دیالیز از طریق یک لوله (کاتتر) به داخل شکم وارد میشود. این مایع مواد زاید و مایعات اضافی را از خون جذب میکند. غشای صفاقی که به عنوان یک فیلتر طبیعی عمل میکند، اجازه میدهد که این مواد زاید از خون عبور کرده و در مایع دیالیز حل شوند. سپس مایع آلوده از بدن بیمار خارج میشود و مایع تازه به شکم وارد میشود.
انواع دیالیز صفاقی:
دیالیز صفاقی پیوسته (Continuous Ambulatory Peritoneal Dialysis - CAPD):
در این نوع دیالیز، مایع دیالیز به شکم وارد شده و بیمار باید چندین بار در روز (معمولاً 4 بار) مایع آلوده را تخلیه کرده و مایع جدید را وارد شکم کند.
این فرایند نیازی به دستگاه ندارد و بیمار میتواند آن را به راحتی در خانه انجام دهد.
دیالیز صفاقی اتوماتیک (Automated Peritoneal Dialysis - APD):
در این نوع، از دستگاهی استفاده میشود که مایع دیالیز را به طور اتوماتیک وارد و خارج میکند.
این فرایند معمولاً در طول شب (هنگامی که بیمار خواب است) انجام میشود و بیمار نیازی به مداخله دستی ندارد.
مراحل انجام دیالیز صفاقی:
قرار دادن کاتتر (لوله دیالیز): ابتدا کاتتر از طریق شکم به داخل فضای صفاقی وارد میشود تا بتوان مایع دیالیز را وارد کرد. این عمل ممکن است در بیمارستان انجام شود.
ورود مایع دیالیز به شکم: مایع دیالیز به داخل شکم وارد میشود. این مایع معمولاً شامل گلوکز یا سایر مواد شیمیایی است که به جذب مواد زاید از خون کمک میکنند.
عملکرد غشای صفاقی: مایع دیالیز با خون در فضای صفاقی تماس پیدا میکند و مواد زاید و مایعات اضافی از خون به داخل مایع دیالیز منتقل میشود.
تخلیه مایع آلوده: پس از مدت معینی (معمولاً چند ساعت)، مایع آلوده از شکم خارج میشود.
ورود مایع تازه: پس از تخلیه مایع آلوده، مایع جدید وارد شکم میشود و این چرخه ادامه مییابد.
مزایا و معایب دیالیز صفاقی:
مزایا:
انعطافپذیری: بیمار میتواند این فرایند را در خانه انجام دهد و نیاز به مراجعه مکرر به بیمارستان ندارد.
مناسب برای برخی بیماران: برای بیمارانی که نمیتوانند به دلیل مشکلات قلبی یا مشکلات دسترسی به رگها همودیالیز کنند، دیالیز صفاقی یک گزینه مناسب است.
حفظ کیفیت زندگی: این روش میتواند کیفیت زندگی بیمار را بهبود بخشد چون انعطافپذیرتر است و بیمار میتواند بیشتر فعالیتهای روزانه خود را انجام دهد.
معایب:
خطر عفونت: یکی از بزرگترین خطرات این روش، عفونت در محل ورود کاتتر (که به آن "پریتونیت" گفته میشود) است.
نیاز به آموزش: بیمار باید نحوه انجام دیالیز صفاقی و مراقبتهای لازم را به خوبی بیاموزد.
کنترل مایعات و مواد غذایی: بیمار باید مراقب مصرف مایعات و مواد غذایی خود باشد، چون در صورت عدم مدیریت درست، ممکن است مشکلاتی به وجود آید.
نکات مهم:
دیالیز صفاقی معمولاً برای بیمارانی که نارسایی کلیه دارند و گزینه مناسبی برای همودیالیز نیستند، استفاده میشود.
این روش میتواند برای افرادی که در مراحل اولیه نارسایی کلیه هستند یا مشکلات حرکتی دارند، انتخاب مناسبی باشد.
مقایسه همودیالیز و دیالیز صفاقی
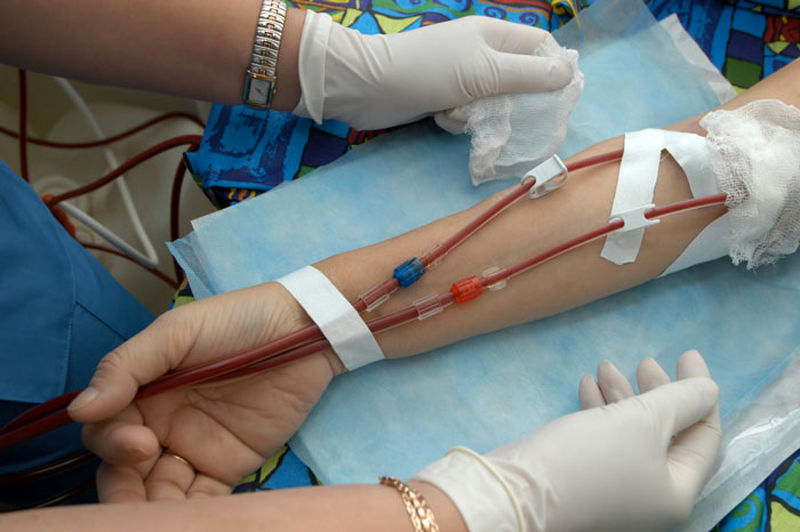
در اینجا جدول مقایسهای بین همودیالیز و دیالیز صفاقی آورده شده است:
| ویژگی | همودیالیز (Hemodialysis) | دیالیز صفاقی (Peritoneal Dialysis) |
|---|---|---|
| روش تصفیه خون | خون از بدن بیمار خارج شده و از طریق دستگاه دیالیزر عبور میکند. | مایع دیالیز به شکم وارد میشود و از غشای صفاقی برای جذب مواد زاید استفاده میشود. |
| محل انجام | در بیمارستان یا مراکز دیالیز انجام میشود. | میتواند در خانه یا بیمارستان انجام شود. |
| نیاز به دستگاه | نیاز به دستگاه دیالیزر (کلیه مصنوعی) | نیاز به کاتتر و مایع دیالیز |
| مدت زمان جلسات | معمولاً 3 تا 5 ساعت طول میکشد. | هر جلسه معمولاً 4 تا 6 ساعت (برای CAPD) یا 8 تا 10 ساعت (برای APD) |
| تعداد جلسات در هفته | معمولاً 3 بار در هفته | بستگی به نوع دیالیز دارد (CAPD: چندین بار در روز، APD: شبانه) |
| انجام توسط بیمار | بیمار به مراکز درمانی مراجعه میکند و پرستار یا پزشک این فرایند را انجام میدهند. | بیمار میتواند خود به طور مستقل دیالیز را انجام دهد. |
| انعطافپذیری | کم؛ بیمار باید به مراکز درمانی مراجعه کند. | زیاد؛ بیمار میتواند در خانه انجام دهد. |
| خطرات و عوارض |
- عفونت در محل شنت - مشکلات فشار خون - اختلالات قلبی |
- عفونت در محل کاتتر (پریتونیت) - مشکلات در غشای صفاقی |
| مراقبت پس از دیالیز | معمولاً بعد از هر جلسه بیمار نیاز به استراحت دارد. | بیمار ممکن است کمی خسته شود، اما به طور کلی بعد از دیالیز احساس راحتی بیشتری داشته باشد. |
| هزینه | معمولاً هزینه بالاتری دارد به دلیل نیاز به مراجعه به مراکز دیالیز. | هزینه کمتری دارد اما نیاز به تجهیزات و مراقبت در منزل دارد. |
| مراقبت از دسترسی | نیاز به مراقبت از شنت یا کاتتر برای جلوگیری از عفونت و مشکلات. | نیاز به مراقبت از محل کاتتر برای جلوگیری از عفونت. |
| مدت زمان درمان | معمولاً یک روش بلندمدت است که به صورت مداوم باید انجام شود. | همچنین یک روش بلندمدت است و ممکن است تا زمانی که بیمار نیاز به دیالیز دارد ادامه یابد. |
این جدول میتواند به مقایسه دقیقتر و تصمیمگیری بین روشهای همودیالیز و دیالیز صفاقی کمک کند. انتخاب بهترین روش بستگی به وضعیت بیمار، ترجیحات شخصی، شرایط دسترسی به مراکز درمانی و توصیه پزشک دارد.
آیا دیالیز باعث بهبود کامل بیماری کلیوی می شود؟
دیالیز بهبود کامل بیماری کلیوی را به دنبال ندارد، بلکه تنها به مدیریت و کنترل علائم و حفظ عملکرد بدن در صورت نارسایی کلیه کمک میکند.
دیالیز در واقع جایگزین کارکرد طبیعی کلیهها نمیشود. کلیهها مسئول فیلتر کردن مواد زاید، مایعات اضافی و تنظیم الکترولیتهای بدن هستند، اما دیالیز تنها وظایف خاصی از این فرآیندها را انجام میدهد. هدف اصلی دیالیز، تخلیه مواد زاید و مایعات اضافی از بدن و حفظ تعادل شیمیایی است.
دلایلی که دیالیز باعث بهبود کامل بیماری کلیوی نمیشود:
دیالیز فقط عملکرد کلیهها را جایگزین میکند، نه بافت کلیهها را: دیالیز نمیتواند بافت کلیهها را بازسازی کند یا به کلیهها کمک کند تا دوباره به طور کامل عملکرد خود را از سر بگیرند.
کاهش کارایی دیالیز نسبت به کلیهها: دیالیز نمیتواند به طور کامل تمام عملکردهای کلیهها را انجام دهد، مانند تولید هورمونهایی که به تنظیم فشار خون و تولید گلبولهای قرمز کمک میکنند.
بیماریهای کلیوی مزمن: در بیماریهای مزمن کلیوی (مثل بیماری کلیوی مزمن مرحله آخر یا نارسایی کلیه)، دیالیز نمیتواند درمانی قطعی باشد و بیمار ممکن است به پیوند کلیه نیاز داشته باشد.
درمانهای دیگر:
پیوند کلیه: پیوند کلیه میتواند درمانی برای بیمارانی باشد که به مرحله نهایی نارسایی کلیه رسیدهاند و دیالیز جوابگو نیست. در پیوند کلیه، کلیه از یک اهداکننده گرفته شده و جایگزین کلیه آسیبدیده میشود.
مدیریت بیماریهای کلیوی: در مراحل اولیه بیماری کلیوی، درمانهای دارویی و تغییرات سبک زندگی ممکن است به کاهش سرعت پیشرفت بیماری و جلوگیری از نیاز به دیالیز کمک کنند.
در نتیجه، دیالیز فقط به عنوان یک روش درمانی موقتی برای کنترل علائم و نگهداشتن شرایط بیمار است و برای بهبودی کامل کلیهها یا درمان نارسایی کلیهها کافی نیست.
دیالیز در زنان و مردان متفاوت است؟
دیالیز به طور کلی برای زنان و مردان مشابه است و اصول درمانی و روشهای انجام آن برای هر دو گروه یکسان هستند. با این حال، برخی نکات خاص ممکن است وجود داشته باشد که تفاوتهایی را بین زنان و مردان در این فرایند ایجاد کنند. این تفاوتها بیشتر مربوط به ویژگیهای جسمی و فیزیولوژیکی هستند که میتوانند تأثیراتی بر روند درمان داشته باشند.
| ویژگی | زنان | مردان |
|---|---|---|
| میزان آب بدن | معمولاً میزان آب بدن در زنان کمتر است. | مردان معمولاً آب بدن بیشتری دارند. |
| پاسخ به درمان | زنان ممکن است به درمانهای دیالیز با پاسخ کمتری روبهرو شوند. | مردان معمولاً بهتر از زنان به درمان پاسخ میدهند. |
| هورمونها | هورمونهای زنانه (استروژن) میتوانند تأثیرات متفاوتی بر دیالیز داشته باشند. | هورمونهای مردانه (تستوسترون) بر عملکرد کلیهها و پاسخ به درمان تأثیر میگذارند. |
| بارداری و دیالیز | دیالیز در دوران بارداری باید با دقت بیشتری انجام شود و به مراقبتهای ویژه نیاز دارد. | دیالیز در دوران بارداری کمتر مطرح است، اما مراقبتهای ویژه در صورت نیاز ضروری است. |
| عفونت محل کاتتر (پریتونیت) | زنان ممکن است بیشتر در معرض عفونت در محل کاتتر (در دیالیز صفاقی) باشند. | مردان نیز ممکن است در معرض عفونت قرار گیرند، ولی احتمال آن در زنان بیشتر است. |
| کمبود آهن و مشکلات خونرسانی | زنان ممکن است بیشتر دچار کمبود آهن و مشکلات مربوط به خونرسانی شوند. | مردان کمتر از زنان به این مشکلات دچار میشوند. |
| دسترسپذیری عروق برای همودیالیز | دسترسی به عروق در زنان ممکن است دشوارتر باشد به دلیل رگهای کوچکتر. | مردان معمولاً رگهای بزرگتری دارند که دسترسی به آنها برای همودیالیز راحتتر است. |
تفاوتهای ممکن در دیالیز برای زنان و مردان:
فیزیولوژی بدن:
میزان آب بدن: زنان معمولاً میزان آب بدن کمتری نسبت به مردان دارند. این امر میتواند بر میزان مایعاتی که باید از بدن حذف شود تأثیر بگذارد و در نتیجه ممکن است نیاز به تنظیمات متفاوتی در دیالیز باشد.
پاسخ به درمان:
برخی مطالعات نشان دادهاند که مردان ممکن است به دیالیز بهتر از زنان پاسخ دهند و نیاز به دیالیز طولانیتر و بیشتری داشته باشند. این ممکن است به تفاوتهای هورمونی و ساختاری بدن هر دو گروه مربوط باشد.
مسائل هورمونی:
هورمونها: هورمونهای جنسی زنانه (مثل استروژن) و مردانه (مثل تستوسترون) میتوانند بر نحوه پاسخ بدن به درمانهای دیالیز تأثیر بگذارند. برای مثال، برخی هورمونها میتوانند تأثیر بر فشار خون و سوخت و ساز بدن داشته باشند که در مدیریت دیالیز مؤثر است.
مسائل مرتبط با بارداری:
برای زنان باردار که نیاز به دیالیز دارند، مراقبتهای ویژهای نیاز است. دیالیز در دوران بارداری باید با دقت انجام شود زیرا میتواند بر سلامت مادر و جنین تأثیر بگذارد. برخی روشها و داروها ممکن است در این دوران ممنوع یا محدود شوند.
عوارض و مشکلات جانبی:
زنها ممکن است بیشتر از مردان به عفونتهای محل کاتتر (در دیالیز صفاقی) یا مشکلات هورمونی ناشی از نارسایی کلیه حساس باشند. در برخی موارد، زنان ممکن است بیشتر از مردان دچار کمبود آهن و مشکلات مربوط به خونرسانی شوند که به تنظیم و نظارت بیشتری در طول درمان نیاز دارد.
پایداری عروق برای همودیالیز:
در برخی زنان به دلیل تفاوتهای فیزیولوژیکی، ایجاد دسترسی عروقی (مثل شنت یا کاتتر) برای همودیالیز ممکن است دشوارتر از مردان باشد. همچنین، در زنان ممکن است رگهای کوچکتری نسبت به مردان وجود داشته باشد که میتواند چالشهایی در طول فرآیند همودیالیز ایجاد کند.
مراقبت های بعد از دیالیز
مراقبتهای بعد از دیالیز برای جلوگیری از عوارض جانبی و حفظ سلامت بیمار بسیار مهم هستند. این مراقبتها به نوع دیالیز (همودیالیز یا دیالیز صفاقی) و وضعیت عمومی بیمار بستگی دارد. در اینجا برخی از مهمترین مراقبتها آورده شده است:
| مراقبتها | توضیحات |
|---|---|
| استراحت و مراقبت از بدن | - پس از دیالیز بیمار ممکن است احساس خستگی کند. استراحت کافی ضروری است. |
| - ورزشهای سبک یا پیادهروی کوتاه میتواند مفید باشد. | |
| مراقبت از محل دسترسی دیالیز | - محل شنت (همودیالیز) یا کاتتر (دیالیز صفاقی) باید بررسی شود. |
| - نظافت و مراقبت از محل باید به دقت انجام شود تا از عفونت جلوگیری گردد. | |
| کنترل فشار خون و وضعیت مایعات بدن | - فشار خون باید پس از دیالیز کنترل شود. |
| - مصرف مایعات باید محدود باشد و وزن بیمار روزانه اندازهگیری شود. | |
| رژیم غذایی و داروها | - رژیم غذایی مطابق با توصیه پزشک تنظیم شود. مصرف نمک، پتاسیم و فسفر باید محدود شود. |
| - داروهای تجویز شده باید به طور منظم مصرف شوند. | |
| نظارت بر علائم و نشانههای عوارض | - در صورت بروز تب، درد یا قرمزی در محل کاتتر، فوراً به پزشک اطلاع داده شود. |
| - مشکلات گوارشی مانند تهوع یا استفراغ باید مدیریت شود. | |
| پیشگیری از عفونتها | - شستشوی دستها و رعایت بهداشت برای پیشگیری از عفونت الزامی است. |
| - محل کاتتر (در دیالیز صفاقی) باید تمیز نگه داشته شود. | |
| برنامه پیگیری منظم | - بیمار باید طبق برنامه به پزشک و متخصص دیالیز مراجعه کند. |
| - آزمایشهای منظم برای ارزیابی عملکرد دیالیز و وضعیت بیمار ضروری است. | |
| حمایت روانی | - حمایت روانی از بیمار برای مقابله با استرس و نگرانیهای روحی مهم است. |
| - مشاوره و پیوستن به گروههای حمایتی میتواند مفید باشد. | |
| احتیاط در فعالیتهای روزانه | - از انجام فعالیتهای فیزیکی شدید بلافاصله پس از دیالیز اجتناب شود. |
| - بیمار باید از رانندگی یا انجام فعالیتهای خطرناک خودداری کند. |
1. استراحت و مراقبت از بدن
استراحت: پس از دیالیز، ممکن است بیمار احساس خستگی یا ضعف کند. بنابراین، استراحت کافی ضروری است.
ورزش سبک: اگر بیمار احساس خوبی دارد، ورزشهای سبک و پیادهروی کوتاه میتواند به بازسازی انرژی کمک کند.
2. مراقبت از محل دسترسی دیالیز
بررسی محل دسترسی: محل شنت (در همودیالیز) یا کاتتر (در دیالیز صفاقی) باید به طور منظم بررسی شود تا از عفونت، خونریزی یا مشکلات دیگر جلوگیری شود.
نظافت محل: محل دسترسی باید تمیز نگه داشته شود. در صورت وجود هرگونه قرمزی، تورم یا ترشح، باید فوراً به پزشک اطلاع داده شود.
3. توجه به فشار خون و وضعیت مایعات بدن
کنترل فشار خون: فشار خون باید پس از دیالیز کنترل شود، زیرا دیالیز میتواند تأثیراتی بر فشار خون داشته باشد.
محدودیت مصرف مایعات: پس از دیالیز، بیمار ممکن است مجبور به محدود کردن مصرف مایعات باشد، زیرا کلیهها قادر به تنظیم مایعات بدن نیستند.
وزنکشی روزانه: وزن بیمار باید روزانه اندازهگیری شود تا از تجمع مایعات اضافی جلوگیری شود.
4. رژیم غذایی و داروها
رژیم غذایی مناسب: رژیم غذایی باید مطابق با توصیههای پزشک تنظیم شود. مصرف نمک، پتاسیم و فسفر باید محدود باشد. مصرف پروتئین نیز باید کنترل شود.
داروها: بیمار باید داروهای تجویز شده را به طور منظم مصرف کند. این داروها ممکن است شامل داروهای فشار خون، مکملهای آهن، داروهای فسفر و سایر داروهای مورد نیاز باشند.
5. نظارت بر علائم و نشانههای عوارض
علائم عفونت: در صورت بروز علائمی مانند تب، درد در محل کاتتر یا شنت، یا هر نوع قرمزی و تورم، باید به پزشک اطلاع داده شود.
مشکلات گوارشی: برخی بیماران بعد از دیالیز ممکن است مشکلات گوارشی مانند تهوع یا استفراغ را تجربه کنند. در این صورت، باید رژیم غذایی و داروها مطابق با وضعیت بیمار تنظیم شود.
6. پیشگیری از عفونتها
رعایت بهداشت دست: شستشوی دستها پیش از دست زدن به محل کاتتر یا شنت و رعایت اصول بهداشتی میتواند به پیشگیری از عفونت کمک کند.
مراقبت از محل کاتتر (در دیالیز صفاقی): کاتتر باید به طور منظم تمیز شود و از هرگونه آلودگی یا عفونت جلوگیری گردد.
7. برنامه پیگیری منظم
مراجعه به پزشک: بیمار باید طبق برنامه به پزشک و متخصص دیالیز مراجعه کند. بررسیهای دورهای برای ارزیابی عملکرد دیالیز و وضعیت کلی بدن ضروری است.
آزمایشهای منظم: آزمایشهای خون و بررسیهای شیمیایی به طور منظم برای ارزیابی عملکرد کلیه و تأثیر دیالیز بر بدن باید انجام شود.
8. حمایت روانی
حمایت از بیمار: دیالیز میتواند تأثیرات روحی و روانی زیادی داشته باشد. حمایت از بیمار در دوران درمان و انگیزهبخشی میتواند به بهبود وضعیت روحی و روانی بیمار کمک کند.
مشاوره و گروههای حمایتی: بیمار میتواند از مشاوره یا گروههای حمایتی برای مقابله با استرس و نگرانیهای روانی استفاده کند.
9. احتیاط در فعالیتهای روزانه
فعالیتهای فیزیکی: پس از دیالیز، ممکن است بیمار احساس ضعف یا سرگیجه کند. بنابراین، بهتر است از انجام فعالیتهای فیزیکی شدید بلافاصله بعد از دیالیز اجتناب کند.
رانندگی و فعالیتهای خطرناک: بیمار باید از رانندگی یا انجام فعالیتهای خطرناک بلافاصله بعد از دیالیز خودداری کند.
بعد از دیالیز چه بخوریم؟
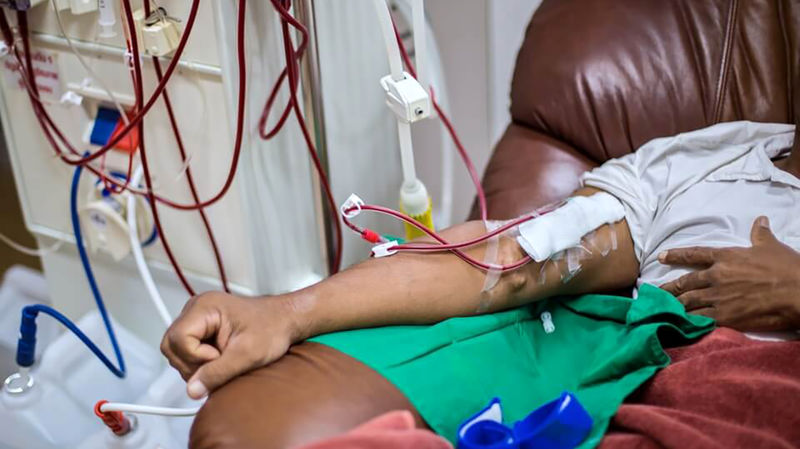
بعد از دیالیز، انتخاب مواد غذایی مناسب میتواند به بازسازی انرژی، حفظ تعادل الکترولیتها و جلوگیری از عوارض کمک کند. در اینجا نکات مهم برای انتخاب غذاهای مناسب بعد از دیالیز آورده شده است:
| نوع غذا | غذاهای توصیهشده | غذاهایی که باید اجتناب شوند |
|---|---|---|
| پروتئین | - گوشت بدون چربی (مرغ، بوقلمون) | - گوشتهای فرآوریشده (سوسیس، کالباس) |
| - ماهی (مانند سالمون) | - ماهی دودی یا نمکسود | |
| - تخممرغ | - گوشتهای چرب | |
| کربوهیدراتها | - برنج قهوهای | - نان سفید و مواد غذایی حاوی آرد سفید |
| - جو دوسر | - شیرینیها و کیکهای شیرین | |
| - نان گندم کامل | - غذاهای سرخشده و چرب | |
| سبزیجات و میوهها | - سبزیجات برگ سبز (اسفناج، کلم، کاهو) | - سبزیجات و میوههای غنی از پتاسیم (مانند موز، سیبزمینی) |
| - میوههای کم پتاسیم (سیب، توتفرنگی) | - گوجهفرنگی و مرکبات (مانند پرتقال) | |
| مواد غذایی غنی از فسفر و ویتامین | - سبزیجات و حبوبات کم فسفر | - لبنیات (شیر، ماست، پنیر) |
| - ماهیهای غنی از ویتامین D (سالمون) | - آجیلها و دانهها (در صورت محدودیت فسفر) | |
| - میوههای خشک و کم پتاسیم (مانند کشمش) | - نوشیدنیهای انرژیزا و کافئیندار | |
| مایعات | - نوشیدن مایعات به مقدار محدود (طبق توصیه پزشک) | - نوشیدنیهای شور یا گازدار |
| ویتامینها و مواد معدنی | - مکملهای آهن، ویتامین D (اگر تجویز شده باشد) | - مصرف مواد غذایی حاوی فسفر زیاد (مانند نوشیدنیهای انرژیزا) |
| - سبزیجات برگ سبز و میوههای کم پتاسیم |
1. غذاهای کم نمک و کم پتاسیم
نمک: پس از دیالیز، معمولاً باید مصرف نمک محدود شود زیرا کلیهها قادر به دفع نمک اضافی نیستند. از مصرف غذاهای شور یا فرآوریشده خودداری کنید.
پتاسیم: کلیهها معمولاً مسئول دفع پتاسیم اضافی هستند، اما پس از دیالیز باید مصرف پتاسیم به دقت کنترل شود. غذاهایی که پتاسیم زیادی دارند باید محدود شوند (مانند موز، سیبزمینی، گوجهفرنگی).
2. غذاهای غنی از پروتئین با کیفیت بالا
پس از دیالیز، بدن به پروتئین نیاز دارد تا بافتها و ماهیچهها بازسازی شوند. بهتر است از پروتئینهای با کیفیت بالا مانند:
گوشت بدون چربی (مرغ، بوقلمون)
ماهی
تخممرغ
پنیر کم چرب
به دلیل این که دیالیز پروتئین بدن را از بین میبرد، تأمین پروتئین به ویژه مهم است.
3. غذاهای کم فسفر
فسفر: سطح فسفر در خون باید کنترل شود، زیرا کلیهها قادر به دفع فسفر اضافی نیستند. مصرف غذاهای با فسفر زیاد (مانند لبنیات، آجیل، گوشتهای فرآوریشده) باید محدود شود.
به جای لبنیات، میتوان از منابع پروتئینی دیگری که فسفر کمتری دارند، استفاده کرد.
4. کربوهیدراتهای پیچیده
مصرف کربوهیدراتهای پیچیده مانند:
برنج قهوهای
جو دوسر
نان گندم کامل
سیبزمینی میتواند انرژی لازم را تأمین کند بدون اینکه بر سطح قند خون تأثیر منفی بگذارد.
5. آب و مایعات
پس از دیالیز، باید از مصرف مایعات اضافی پرهیز شود زیرا کلیهها قادر به دفع سریع مایعات نیستند.
با این حال، نوشیدن مایعات به اندازه کافی مهم است و باید طبق توصیه پزشک مقدار مایع مصرفی تنظیم شود.
6. غذاهای غنی از ویتامینها و مواد معدنی
برخی از بیماران دیالیزی ممکن است دچار کمبود ویتامینها و مواد معدنی مانند ویتامین D و آهن شوند. غذاهایی که غنی از این مواد هستند، میتوانند مفید باشند:
سبزیجات برگ سبز (مثل اسفناج)
میوههای کم پتاسیم (مانند سیب و توتفرنگی)
ماهیهایی که منبع خوبی از ویتامین D هستند (مانند سالمون)
7. کنترل وزن و اندازه وعدههای غذایی
مصرف وعدههای غذایی کوچک و متعدد به کاهش بار بر سیستم گوارشی کمک میکند و به جلوگیری از اضافه وزن که ممکن است فشار بیشتری بر بدن وارد کند، کمک میکند.
غذاهایی که باید بعد از دیالیز اجتناب کرد:
غذاهای پر نمک (مانند کنسروها، فست فودها)
غذاهای پر پتاسیم (مانند موز، پرتقال، سیبزمینی، گوجهفرنگی)
غذاهای پر فسفر (مانند لبنیات، حبوبات)
غذاهای سرخشده و چرب
نمونه وعدههای غذایی بعد از دیالیز:
صبحانه: یک تخممرغ آبپز، نان سبوسدار، یک سیب کوچک.
ناهار: سینه مرغ گریلشده، برنج قهوهای، سبزیجات بخارپز.
شام: ماهی سالمون، سیبزمینی آبپز، سالاد سبزیجات.
میانوعده: پنیر کم چرب با چند خرما (در صورت عدم محدودیت پتاسیم).
عوارض دیالیز
دیالیز، بهویژه زمانی که بهطور طولانیمدت انجام میشود، میتواند عوارض و مشکلات مختلفی را به همراه داشته باشد. این عوارض میتوانند به علت نوع دیالیز (همودیالیز یا دیالیز صفاقی)، وضعیت سلامت عمومی بیمار و نحوه مدیریت درمان متفاوت باشند. در اینجا برخی از عوارض رایج دیالیز آورده شده است:
| نوع دیالیز | عوارض شایع | عوارض بلندمدت |
|---|---|---|
| همودیالیز | - افت فشار خون (Hypotension) | - مشکلات قلبی و عروقی |
| - خستگی و ضعف | - مشکلات استخوانی (Osteodystrophy) | |
| - کاهش سطح سدیم (Hyponatremia) | - نارسایی کبدی | |
| - خونریزی و عفونت محل دسترسی (شنت یا کاتتر) | - مشکلات کلیوی بیشتر (افزایش نارسایی کلیه) | |
| - کاهش عملکرد قلب | - افزایش خطر ابتلا به بیماریهای قلبی و عروقی | |
| دیالیز صفاقی | - عفونت (Peritonitis) | - چسبندگی صفاق (Adhesions) |
| - افزایش وزن (Fluid Overload) | - مشکلات گوارشی مزمن | |
| - خطرات مربوط به کاتتر (عفونت یا انسداد) | - نارسایی کبدی | |
| - مشکلات گوارشی (تهوع، استفراغ) | - افزایش خطر ابتلا به بیماریهای قلبی و عروقی | |
| - خشکی و خارش پوست | - مشکلات طولانیمدت با محل دسترسی (کاتتر یا شنت) | |
| مشترک در هر دو نوع | - مشکلات گوارشی (تهوع، استفراغ، اسهال) | - افسردگی و اضطراب |
| - مشکلات پوستی (خشکی، خارش) | - کمبود مواد مغذی (پروتئین، آهن، ویتامینها) | |
| - کمبود مواد مغذی و ویتامینها | - فشار روانی و استرس مزمن | |
| - عوارض روانی (افسردگی و اضطراب) | - مشکلات خواب و کیفیت زندگی پایینتر | |
| - مشکلات در کنترل فشار خون |
1. عوارض جانبی شایع همودیالیز
افت فشار خون (Hypotension): در طول همودیالیز، خون از بدن بیمار خارج میشود و دوباره به بدن برمیگردد. این فرآیند میتواند منجر به افت فشار خون شود که علائمی مانند سرگیجه، تهوع، ضعف و گاهی غش کردن به همراه دارد.
خستگی و ضعف: بسیاری از بیماران بعد از همودیالیز احساس خستگی میکنند که میتواند بهدلیل کاهش مایعات، مواد زائد و همچنین پروتئین از دست رفته باشد.
کاهش سطح سدیم (Hyponatremia): در بعضی موارد، همودیالیز میتواند منجر به کاهش سطح سدیم در خون شود که علائمی مانند سردرد، حالت تهوع و استفراغ به همراه دارد.
کاهش عملکرد قلب: برخی از بیماران مبتلا به بیماریهای قلبی در طول دیالیز ممکن است مشکلات قلبی بیشتری را تجربه کنند.
خونریزی و عفونت محل دسترسی: استفاده از شنت یا کاتتر در همودیالیز میتواند منجر به خونریزی یا عفونت در محل دسترسی شود.
2. عوارض جانبی دیالیز صفاقی
عفونت (Peritonitis): یکی از خطرات عمده در دیالیز صفاقی، عفونت صفاق (پریتونیت) است که میتواند در نتیجه آلوده شدن محل کاتتر دیالیز رخ دهد. این عفونت ممکن است باعث تب، درد شکم و احساس ناخوشی شود.
افزایش وزن (Fluid Overload): در دیالیز صفاقی، مایعات به داخل بدن تزریق میشود و در صورت عدم تخلیه مناسب مایعات، ممکن است تجمع مایعات اضافی و افزایش وزن رخ دهد.
چسبندگی صفاق (Adhesions): در طول زمان، ممکن است صفاق به دیوارههای شکم بچسبد که میتواند منجر به درد شکم و مشکلات گوارشی شود.
خطرات مربوط به کاتتر: کاتترهای دیالیز صفاقی در معرض عفونت یا انسداد قرار دارند و نیاز به مراقبت دقیق دارند.
3. عوارض مشترک در هر دو نوع دیالیز
مشکلات گوارشی: بسیاری از بیماران پس از دیالیز ممکن است مشکلات گوارشی مانند تهوع، استفراغ یا اسهال را تجربه کنند. این مشکلات معمولاً ناشی از تغییرات در تعادل مایعات و الکترولیتها هستند.
مشکلات پوستی: بیمارانی که دیالیز میشوند، ممکن است به دلیل خشکی و خارش پوست دچار ناراحتی شوند.
کمبود مواد مغذی: دیالیز میتواند باعث از دست دادن برخی از مواد مغذی، مانند پروتئین، آهن و ویتامینها شود. این وضعیت ممکن است نیاز به مصرف مکملهای غذایی را ایجاد کند.
عوارض روانی: بیماران دیالیزی ممکن است به دلیل فشار روانی و استرس ناشی از بیماری مزمن، درمانهای مکرر و محدودیتهای غذایی، افسردگی یا اضطراب را تجربه کنند.
4. عوارض بلندمدت دیالیز
مشکلات قلبی و عروقی: بیماران دیالیزی ممکن است در معرض خطر بالاتری برای ابتلا به بیماریهای قلبی و عروقی قرار بگیرند. دیالیز میتواند فشار خون را تغییر داده و فشار اضافی به قلب وارد کند.
استخوانپریشی (Osteodystrophy): مشکلات مربوط به متابولیسم کلسیم و فسفر میتوانند منجر به ضعف استخوانها و خطر شکستگی شوند.
مشکلات کلیوی بیشتر: دیالیز نمیتواند عملکرد کلیه را به طور کامل جایگزین کند و در طول زمان، با توجه به نوع بیماری کلیوی، ممکن است مشکلات کلیوی بیشتر یا عوارض جانبی دیگری بروز کنند.
نارسایی کبدی: برخی از بیماران دیالیزی ممکن است به دلیل تجمع مواد سمی در بدن دچار نارسایی کبدی شوند.
اگر دیالیز جواب ندهد چه می شود؟
اگر دیالیز به درستی جواب ندهد یا نتایج مطلوب را ارائه ندهد، چندین سناریو ممکن است رخ دهد. دیالیز تنها به عنوان یک جایگزین موقت برای عملکرد طبیعی کلیهها عمل میکند و در برخی موارد، ممکن است مشکلات زیر به وجود آید:
| مشکل | علت | نتیجه/اقدامات |
|---|---|---|
| عدم کنترل مواد زائد و مایعات بدن | دیالیز نمیتواند مواد زائد و مایعات اضافی را به طور مؤثر پاک کند. | - افزایش تجمع مواد زائد و مایعات در بدن. |
| - نیاز به بررسی و تنظیم مجدد دیالیز. | ||
| تخریب بیشتر عملکرد کلیهها | بیماری کلیوی پیشرفته یا دیالیز ناکارآمد. | - احتمال نیاز به پیوند کلیه. |
| عوارض جانبی دیالیز | مشکلات مانند افت فشار خون، عفونت محل دسترسی، مشکلات الکترولیتی. | - تغییر روش درمانی یا تنظیم دیالیز. |
| عدم تامین مواد مغذی | دیالیز نتواند نیازهای تغذیهای بیمار را بهطور کامل برطرف کند. | - مصرف مکملها برای جبران کمبود مواد مغذی. |
| عدم تطابق با بدن بیمار | بدن بیمار به دیالیز پاسخ نمیدهد (مشکلات در دسترسی یا انتقال مواد). | - تغییر روش دیالیز (انتقال از همودیالیز به دیالیز صفاقی یا برعکس). |
| نیاز به پیوند کلیه | دیالیز نمیتواند عملکرد کلیهها را بازگرداند یا وضعیت بیمار بدتر میشود. | - بررسی امکان پیوند کلیه به عنوان گزینه درمانی اصلی. |
| احتمال مرگ | بیماری کلیوی پیشرفته که درمانهایی مانند دیالیز نمیتواند کنترل کند. | - مدیریت پیشرفته بیماری، گزینههای درمانی جدید. |
1. عدم کنترل مواد زائد و مایعات بدن
مشکل: دیالیز ممکن است نتواند به اندازه کافی مواد زائد (مانند اوره و کراتینین) و مایعات اضافی را از بدن پاک کند.
نتیجه: تجمع مواد زائد در بدن و احتباس مایعات میتواند منجر به علائمی مانند تهوع، استفراغ، تورم، تنگی نفس، و در موارد شدید، مسمومیت کلیوی شود.
2. تخریب بیشتر عملکرد کلیهها
مشکل: در برخی موارد، دیالیز نمیتواند عملکرد کلیهها را به طور کامل جایگزین کند و ممکن است بیماری کلیوی به مرحلهای برسد که دیالیز نتواند آن را کنترل کند.
نتیجه: ممکن است نیاز به گزینههای درمانی دیگر مانند پیوند کلیه یا درمانهای حمایتی بیشتر باشد.
3. عوارض جانبی دیالیز
مشکل: عوارض جانبی دیالیز مانند افت فشار خون، عفونت محل دسترسی (کاتتر یا شنت) یا مشکلات مربوط به تعادل الکترولیتها (مانند سدیم و پتاسیم) میتواند باعث اختلال در اثربخشی درمان شود.
نتیجه: این مشکلات میتوانند کیفیت زندگی بیمار را کاهش داده و باعث نیاز به مراقبتهای ویژه یا تغییرات در روش دیالیز شوند.
4. عدم توانایی در رفع نیازهای تغذیهای
مشکل: دیالیز نمیتواند به اندازه کافی مواد مغذی مانند پروتئین، ویتامینها و مواد معدنی را تامین کند، و این کمبودها ممکن است باعث ضعف و سایر مشکلات جسمی شود.
نتیجه: بیمار ممکن است دچار سوء تغذیه، کاهش وزن، ضعف عضلانی، و مشکلات سیستم ایمنی شود.
5. عدم تطابق با بدن بیمار
مشکل: در برخی موارد، بدن بیمار ممکن است به دیالیز پاسخ مناسبی ندهد. مثلا، اگر محل دسترسی دیالیز دچار مشکلاتی مانند انسداد یا عفونت شود، درمان نمیتواند به طور مؤثر انجام شود.
نتیجه: نیاز به جایگزینی روشهای درمانی یا تغییر نوع دیالیز به روش دیگر (از همودیالیز به دیالیز صفاقی یا برعکس) وجود خواهد داشت.
6. نیاز به پیوند کلیه
مشکل: در صورتی که دیالیز نتواند نیازهای بدن را به طور کامل برطرف کند و بیماری کلیوی به مرحله نهایی برسد، پیوند کلیه ممکن است تنها گزینه درمانی باقیمانده باشد.
نتیجه: پیوند کلیه میتواند به بیمار این امکان را بدهد که عملکرد طبیعی کلیهها را دوباره تجربه کند و از وابستگی به دیالیز رهایی یابد.
7. احتمال مرگ
مشکل: در صورت عدم پاسخ مناسب به دیالیز و عدم درمانهای مؤثر دیگر، احتمال پیشرفت بیماری کلیوی و مشکلات سیستمیک وجود دارد که در موارد شدید، میتواند منجر به مرگ شود.
نتیجه: برای بیماران دیالیزی، اگر بیماری کلیوی درمان نشود و دیالیز نتواند به درستی مواد زائد را پاک کند یا مایعات را کنترل کند، عواقب جدی و تهدیدکننده زندگی ممکن است به وجود آید.
چه اقداماتی باید انجام شود؟
اگر دیالیز به درستی جواب ندهد، بیمار باید تحت نظارت دقیق پزشک قرار گیرد و اقدامات زیر ممکن است انجام شود:
ارزیابی مجدد روش درمانی: پزشک ممکن است روشهای دیالیز را تغییر دهد یا به بررسی کارایی دیالیز بپردازد.
آزمایشهای بیشتر: برای بررسی عملکرد کلیهها، سطح مواد زائد و مایعات بدن، آزمایشهای بیشتر انجام خواهد شد.
پیوند کلیه: در صورتی که دیالیز جواب ندهد، پیوند کلیه ممکن است توصیه شود، بهویژه اگر بیمار شرایط لازم را برای پیوند داشته باشد.
مدیریت عوارض: مدیریت عوارض جانبی ناشی از دیالیز، مانند عفونتها، مشکلات قلبی یا گوارشی، ضروری است.
پشتیبانی روحی و روانی: بسیاری از بیماران دیالیزی با مشکلات روانی مانند اضطراب یا افسردگی روبهرو هستند که به حمایت روانی و مشاوره نیاز دارند.
سوالات متداول
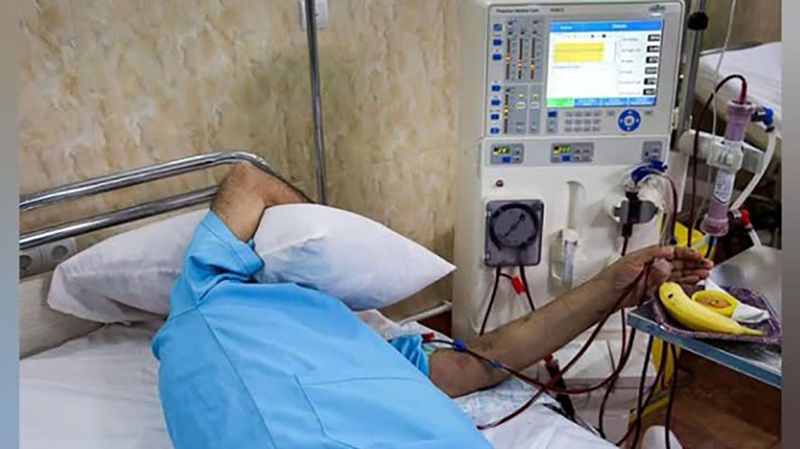
چقدر طول میکشد تا بیمار تحت دیالیز قرار گیرد؟
مدت زمان هر جلسه دیالیز معمولاً بین 3 تا 5 ساعت است و به طور معمول بیمار به 3 جلسه دیالیز در هفته نیاز دارد (برای همودیالیز).
آیا دیالیز میتواند طول عمر بیمار را افزایش دهد؟
دیالیز میتواند عمر بیمار را افزایش دهد، اما تنها به عنوان یک جایگزین موقت برای کلیهها عمل میکند و به خودی خود درمانی برای بیماری کلیوی نیست.
چگونه میتوان از عفونت در دیالیز جلوگیری کرد؟
برای جلوگیری از عفونت، رعایت بهداشت در محل دسترسی (کاتتر یا شنت) بسیار مهم است. همچنین، استفاده از آنتیبیوتیکها در صورت نیاز و مراقبتهای صحیح در خانه برای دیالیز صفاقی کمک میکند.
آیا بیمه هزینههای دیالیز را پوشش میدهد؟
بیشتر بیمهها بخشی از هزینههای دیالیز را پوشش میدهند، اما میزان پوشش بستگی به نوع بیمه و قرارداد آن دارد. برخی هزینهها مانند داروها، محلولهای دیالیز و تجهیزات ممکن است تحت پوشش نباشند.
آیا دیالیز میتواند باعث بهبود بیماری کلیوی شود؟
دیالیز به خودی خود باعث بهبود عملکرد کلیهها نمیشود، بلکه فقط جایگزین موقت عملکرد کلیههاست. بهبود عملکرد کلیهها معمولاً نیازمند درمانهای دیگر مانند پیوند کلیه است.
-
فیلم از نگاه بامزه جغدها به دوربین / لحظهای کمیاب در دل طبیعت + فیلم













ارسال نظر