آسم چیست؟ همراه با 6 جدول کامل درباره بیماری آسم
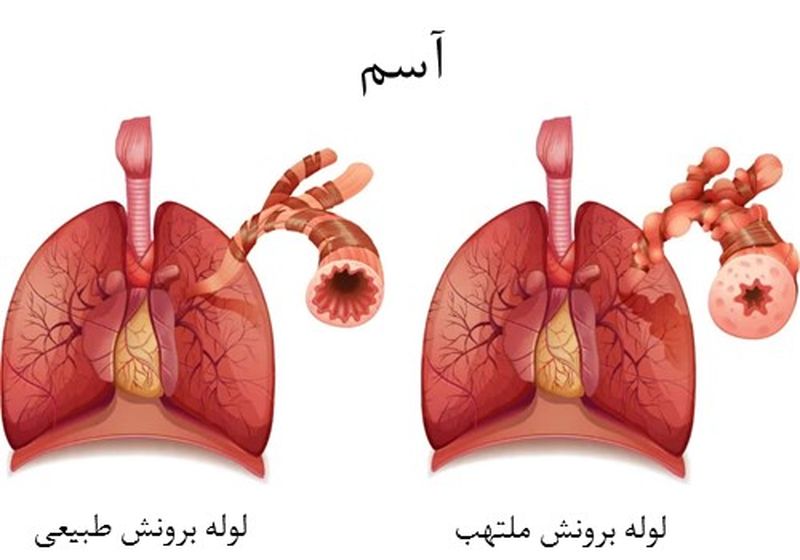
رکنا: آسم یک بیماری مزمن تنفسی است که باعث التهاب و تنگی راههای هوایی در ریهها میشود.
به گزارش رکنا، اختلال آسم موجب ایجاد مشکلات تنفسی مانند سرفه، تنگی نفس، خسخس سینه (صدای وزوز هنگام نفس کشیدن) و احساس فشار در قفسه سینه میشود. افراد مبتلا به آسم ممکن است با عوامل مختلفی از جمله آلرژنها (مثل گرد و غبار، گرده گیاهان، موی حیوانات)، بیماریهای ویروسی، دود سیگار یا حتی ورزش دچار حملات تنفسی شوند.
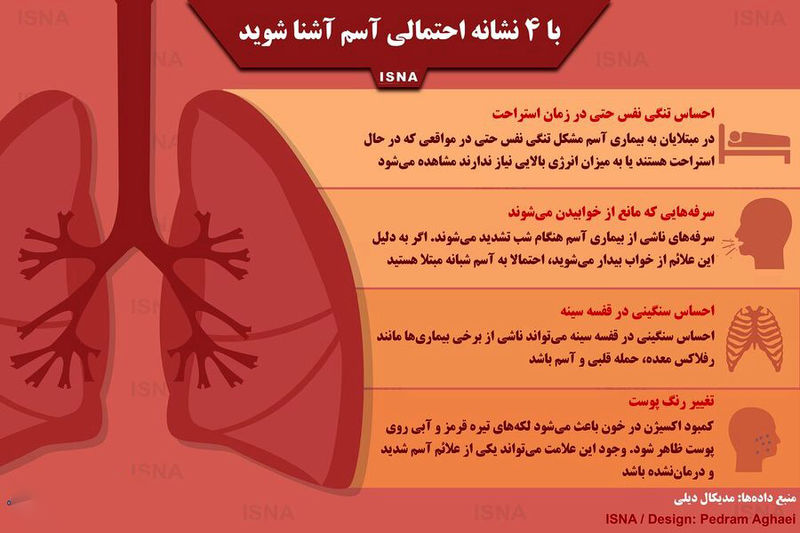
علائم آسم
علائم آسم میتوانند از فردی به فرد دیگر متفاوت باشند و شدت آنها در طول زمان تغییر کند. علائم رایج آسم شامل:
تنگی نفس : که ممکن است شدید شود و باعث مشکل در نفس کشیدن گردد.
خسخس سینه: صدای وزوز یا صدای شبیه به "آه" هنگام نفس کشیدن که بیشتر در هنگام بازدم احساس میشود.
سرفه: بهویژه در شب یا صبح زود.
احساس فشار در قفسه سینه: که بهطور معمول همراه با تنگی نفس است.
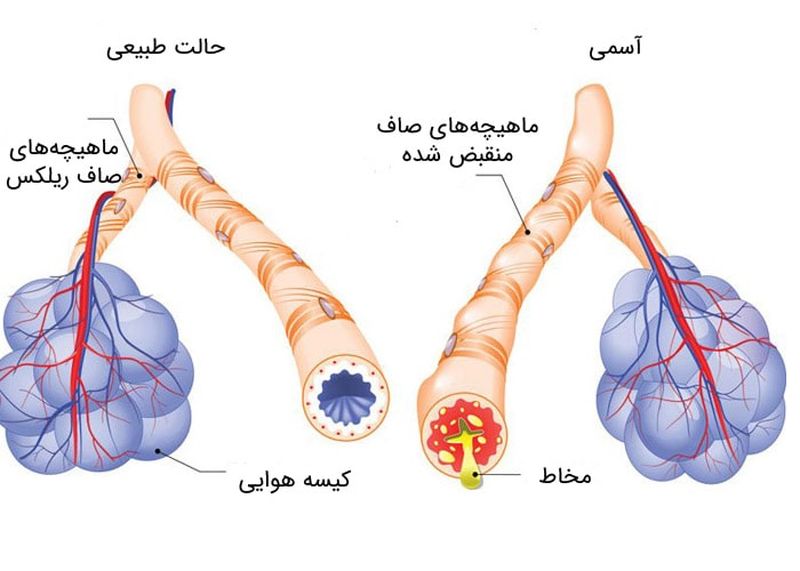
علل آسم
آسم بهطور دقیق علت شناختهشدهای ندارد، اما ترکیبی از عوامل ژنتیکی و محیطی میتواند باعث بروز این بیماری شود. برخی از عوامل رایج که ممکن است آسم را تشدید کنند عبارتند از:
عوامل ژنتیکی: سابقه خانوادگی آسم یا آلرژی میتواند خطر ابتلا به آسم را افزایش دهد.
آلرژنها: گرد و غبار، گرده گیاهان، موی حیوانات خانگی، قارچها و کپکها از جمله عواملی هستند که میتوانند موجب واکنشهای آلرژیک و تشدید آسم شوند.
آلودگی هوا و دود سیگار: آلودگی هوا، دود سیگار یا دود مواد سمی میتواند باعث تحریک راههای هوایی شود.
عفونتهای تنفسی: بیماریهایی مانند سرماخوردگی و آنفلوانزا میتوانند باعث تشدید علائم آسم شوند.
ورزش: برخی از افراد مبتلا به آسم ممکن است پس از ورزش دچار حملات تنفسی شوند.
استرس و اضطراب: شرایط روحی و روانی نیز میتوانند در بروز یا تشدید علائم آسم مؤثر باشند.
انواع آسم
آسم آلرژیک: که در آن واکنشهای آلرژیک مانند گرده یا موی حیوانات باعث تحریک راههای هوایی میشود.
آسم غیرآلرژیک: که در آن علائم آسم بهطور عمده توسط عفونتهای تنفسی، ورزش یا دود سیگار ایجاد میشود.
آسم شغلی: که به دلیل تماس مکرر با مواد شیمیایی یا آلرژنها در محیط کار ایجاد میشود.
آسم ناشی از ورزش: در این نوع آسم، ورزش میتواند موجب حملات تنفسی شود.
تشخیص آسم
برای تشخیص آسم، پزشک ممکن است از روشهای مختلفی استفاده کند، از جمله:
تستهای عملکرد ریوی: مانند اسپیرومتری برای اندازهگیری میزان و سرعت جریان هوا در ریهها.
آزمایش آلرژی: برای شناسایی مواد آلرژیزا که ممکن است علائم آسم را تحریک کنند.
تست متاکولین: برای بررسی حساسیت راههای هوایی به محرکها.
تصویربرداری قفسه سینه: برای رد مشکلات دیگر ریهها.
درمان آسم
درمان آسم بهطور معمول شامل دو بخش است:
داروهای کنترلکننده (برای پیشگیری از حملات آسم):
کورتیکواستروئیدهای استنشاقی: برای کاهش التهاب راههای هوایی.
آنتیلیکوترینها: برای کاهش التهاب و جلوگیری از انقباض عضلات راههای هوایی.
برونکو دیلاتورها: برای باز کردن راههای هوایی.
داروهای تسکیندهنده (برای درمان فوری حملات آسم):
آگونیستهای بتا-۲ (مثل سالبوتامول): که سریعاً به شل کردن عضلات اطراف راههای هوایی کمک میکنند.
کورتیکواستروئیدهای خوراکی: برای درمان سریع التهاب شدید در صورت بروز حملات حاد.
مدیریت آسم
آسم یک بیماری مزمن است و برای کنترل علائم آن باید بهطور مداوم از داروها و روشهای درمانی مناسب استفاده کرد. پزشک ممکن است توصیه کند که فرد مبتلا به آسم یک نقشه مدیریت آسم برای شناسایی محرکها و نحوه استفاده از داروها در مواقع اضطراری داشته باشد.
نکات پیشگیری
اجتناب از آلرژنها و محرکها: شناسایی و پرهیز از عواملی که موجب تشدید علائم میشوند.
استفاده از داروهای تجویز شده بهطور منظم: برای پیشگیری از حملات آسم و کاهش التهاب.
نظارت بر وضعیت تنفسی: استفاده از دستگاههای اندازهگیری جریان هوا در خانه برای پیگیری وضعیت ریهها.
در مجموع، آسم یک بیماری قابل کنترل است و با رعایت درمانها و مدیریت صحیح میتوان کیفیت زندگی را بهبود بخشید و از حملات آن جلوگیری کرد.
آیا آسم ارثی است؟
بله، آسم میتواند ارثی باشد. تحقیقات نشان دادهاند که عوامل ژنتیکی نقش مهمی در ابتلا به آسم دارند. اگر یکی از والدین شما آسم داشته باشد، احتمال ابتلای شما به این بیماری بیشتر میشود. همچنین، در صورتیکه هر دو والد مبتلا به آسم باشند، احتمال ابتلای فرزند به این بیماری بیشتر از حالتی است که فقط یک والد به آسم مبتلا باشد.
چگونه آسم ارثی میشود؟
آسم ارثی معمولاً به دلیل ترکیب پیچیدهای از ژنها و عوامل محیطی بروز میکند. این به این معنی است که اگر فردی سابقه خانوادگی آسم یا آلرژی داشته باشد، بهویژه اگر محیطی که در آن زندگی میکند آلرژیزا باشد (مانند گرده گل، گرد و غبار، یا دود سیگار)، ممکن است بیشتر مستعد ابتلا به آسم شود.
چرا ژنتیک در آسم نقش دارد؟
در افراد مبتلا به آسم، سیستم ایمنی بدن بهطور غیرعادی به عوامل محیطی حساس است و باعث التهاب در راههای هوایی میشود. ژنهایی که سیستم ایمنی و واکنشهای آلرژیک بدن را کنترل میکنند، میتوانند در ابتلا به آسم تأثیر بگذارند. بنابراین، اگر فردی از خانواده شما آسم داشته باشد، احتمال اینکه سیستم ایمنی بدن شما هم بهطور مشابه واکنش نشان دهد، بیشتر میشود.
تاثیر عوامل محیطی بر آسم
اگرچه ژنتیک در ابتلا به آسم مؤثر است، اما عوامل محیطی نیز نقش زیادی در بروز این بیماری دارند. این عوامل شامل:
آلرژنها (مثل گرد و غبار، گرده، موی حیوانات خانگی و قارچها)
آلودگی هوا (دود سیگار، آلایندههای محیطی)
عفونتهای تنفسی (مثل سرماخوردگی یا آنفولانزا)
دود سیگار و مواد شیمیایی در محیط کار یا خانه میتوانند باعث تحریک یا تشدید علائم آسم شوند.
آسم ممکن است به طور ژنتیکی به ارث برسد، به ویژه اگر در خانواده شما سابقه آسم، آلرژی یا سایر مشکلات تنفسی وجود داشته باشد. اما علاوه بر عوامل ژنتیکی، عوامل محیطی نیز نقش بزرگی در بروز آسم دارند. بنابراین، هم ژنتیک و هم محیط زندگی فرد میتوانند در توسعه این بیماری مؤثر باشند.
آسم یک بیماری مزمن ریوی است که باعث التهاب و تنگی مجاری تنفسی میشود. این بیماری به ویژه هنگام مواجهه با عوامل محرک مانند آلرژنها، عفونتهای تنفسی، دود، یا استرس، شدت مییابد. در اینجا منظور از "جداول آسم" میتواند جداول مرتبط با علائم، درمانها، درجهبندی شدت بیماری، و عوامل محرک آسم باشد. در ادامه، برخی از مهمترین جداولی که در مدیریت و تشخیص آسم کاربرد دارند آورده شده است:
1. جدول شدت آسم (آسم کنترل شده vs. آسم غیر کنترل شده)
این جدول برای ارزیابی شدت آسم و میزان کنترل آن بر اساس علائم روزانه و نیاز به دارو استفاده میشود.
| نوع آسم | علائم روزانه | دستگاه تنفسی | داروها | نظارت |
|---|---|---|---|---|
| آسم کنترل شده | علائم به ندرت (کمتر از ۲ بار در هفته) | عملکرد طبیعی در تست اسپیرومتری | نیاز به داروی روزانه ندارید | کنترل کامل با داروهای روزانه |
| آسم جزئی غیر کنترل شده | علائم بیشتر از ۲ بار در هفته، اما نه روزانه | برخی کاهش در عملکرد ریوی | نیاز به داروهای طولانیمدت | داروهای اضافی نیاز است |
| آسم شدید | علائم روزانه یا مکرر، بخصوص شبها | افت شدید عملکرد ریه | نیاز به داروهای اضافی و فوری (مانند استروئید) | نیاز به درمان فوری |
2. جدول عوامل محرک آسم (Triggers)
این جدول نشان میدهد که چه عواملی میتوانند باعث بروز علائم آسم شوند.
| عوامل محرک آسم | توضیح |
|---|---|
| آلرژنها | گرده، گرد و غبار، موی حیوانات، قارچها |
| آلودگی هوا | دود سیگار، آلودگی صنعتی، آلودگی هوا شهری |
| عفونتهای تنفسی | سرماخوردگی، آنفولانزا، ویروسها |
| ورزش | در هوای سرد یا مرطوب و یا در صورت تنفس سریع |
| استرس و اضطراب | تغییرات هیجانی یا تنشهای روانی |
| مواد شیمیایی و تحریککنندهها | اسپریها، مواد شوینده، عطرها و مواد تحریککننده دیگر |
3. جدول درمانهای دارویی آسم
در این جدول انواع داروهای مورد استفاده در درمان آسم، دستهبندی شدهاند.
| نوع دارو | نام دارو | نقش دارو |
|---|---|---|
| برونکودیلاتورهای سریع اثر | سالبوتامول (Ventolin), فورموترول (Foradil) | بازکننده سریع مجاری تنفسی در حملات حاد آسم، تسکین فوری |
| استروئیدهای استنشاقی | فلوتیکازون (Flovent), بکلومتازون (QVAR) | کاهش التهاب راههای هوایی، کنترل طولانیمدت علائم آسم |
| آنتیلیوکوترینها | مونتلوکاست (Singulair) | کاهش التهاب ناشی از آلرژی و واکنشهای آلرژیک |
| استروئیدهای خوراکی | پردنیزون (Prednisone) | در مواقع حملات شدید آسم، برای کاهش التهاب و تورم |
| داروهای بیولوژیک | اوماالیزوماب (Xolair), بنرلیزوماب (Fasenra) | درمان آسم شدید و مقاوم به درمان، کاهش واکنشهای آلرژیک |
4. جدول بررسی عملکرد ریه (اسپیرومتری)
اسپیرومتری آزمایشی برای ارزیابی عملکرد ریهها است و از طریق آن میتوان میزان جریان هوا در ریهها را اندازهگیری کرد.
| اندازهگیری | معیار نرمال | آسم خفیف | آسم متوسط | آسم شدید |
|---|---|---|---|---|
| FVC (ظرفیت حیاتی اجباری) | بیشتر از ۸۰% از حد نرمال | ۸۰-۱۰۰% از حد نرمال | ۶۰-۸۰% از حد نرمال | کمتر از ۶۰% از حد نرمال |
| FEV1 (حجم بازدم اجباری) | بیشتر از ۸۰% از حد نرمال | ۸۰-۱۰۰% از حد نرمال | ۶۰-۸۰% از حد نرمال | کمتر از ۶۰% از حد نرمال |
| FEV1/FVC Ratio | بیشتر از ۷۰-۸۰% | نزدیک به ۸۰% یا بیشتر | ۶۰-۷۰% | کمتر از ۶۰% |
5. جدول ارزیابی شدت حملات آسم
این جدول به کمک پزشک میآید تا شدت حمله آسم را ارزیابی کرده و تصمیمگیری برای درمان فوری و اضطراری انجام دهد.
| شدت حمله | علائم | درمان پیشنهادی |
|---|---|---|
| حمله خفیف | تنگی نفس و سرفه خفیف، ممکن است کمی احساس محدودیت در تنفس داشته باشید | داروهای برونکودیلاتور (مانند سالبوتامول) |
| حمله متوسط | نفسگیری سختتر، ممکن است فرد مشکل در انجام فعالیتهای روزانه داشته باشد | برونکودیلاتورهای سریعالاثر، استروئید خوراکی و استنشاقی |
| حمله شدید | مشکل در صحبت کردن، بسیار سخت نفس کشیدن، اغلب نیاز به درمان فوری | داروهای استروئید خوراکی و استنشاقی، درمان در بیمارستان |
6. جدول خطرات آسم و علائم آن
| علائم و نشانهها | هشدار به وضعیت حاد |
|---|---|
| تنفس سریع و سطحی | ممکن است نشاندهنده انسداد شدید راههای هوایی باشد. |
| درد یا فشار در قفسه سینه | میتواند نشاندهنده بروز حملات شدید آسم باشد. |
| احساس تنگی نفس در شب | نیاز به ارزیابی درمانی و احتمال عدم کنترل مناسب آسم. |
| سرفههای مکرر | اگر سرفهها در شب بیشتر از روز اتفاق بیفتند، ممکن است آسم فعال باشد. |
جداول مختلف آسم شامل ارزیابی شدت بیماری، داروها، عوامل محرک و علائم مربوط به آنها میتوانند به پزشکان کمک کنند تا درمان بهتری برای بیماران ارائه دهند و مدیریت بهتری برای بیماری آسم انجام دهند. همچنین، این جداول به بیماران نیز کمک میکند تا بیماری خود را بهتر شناسایی کنند و روشهای درمانی مؤثری را انتخاب نمایند.

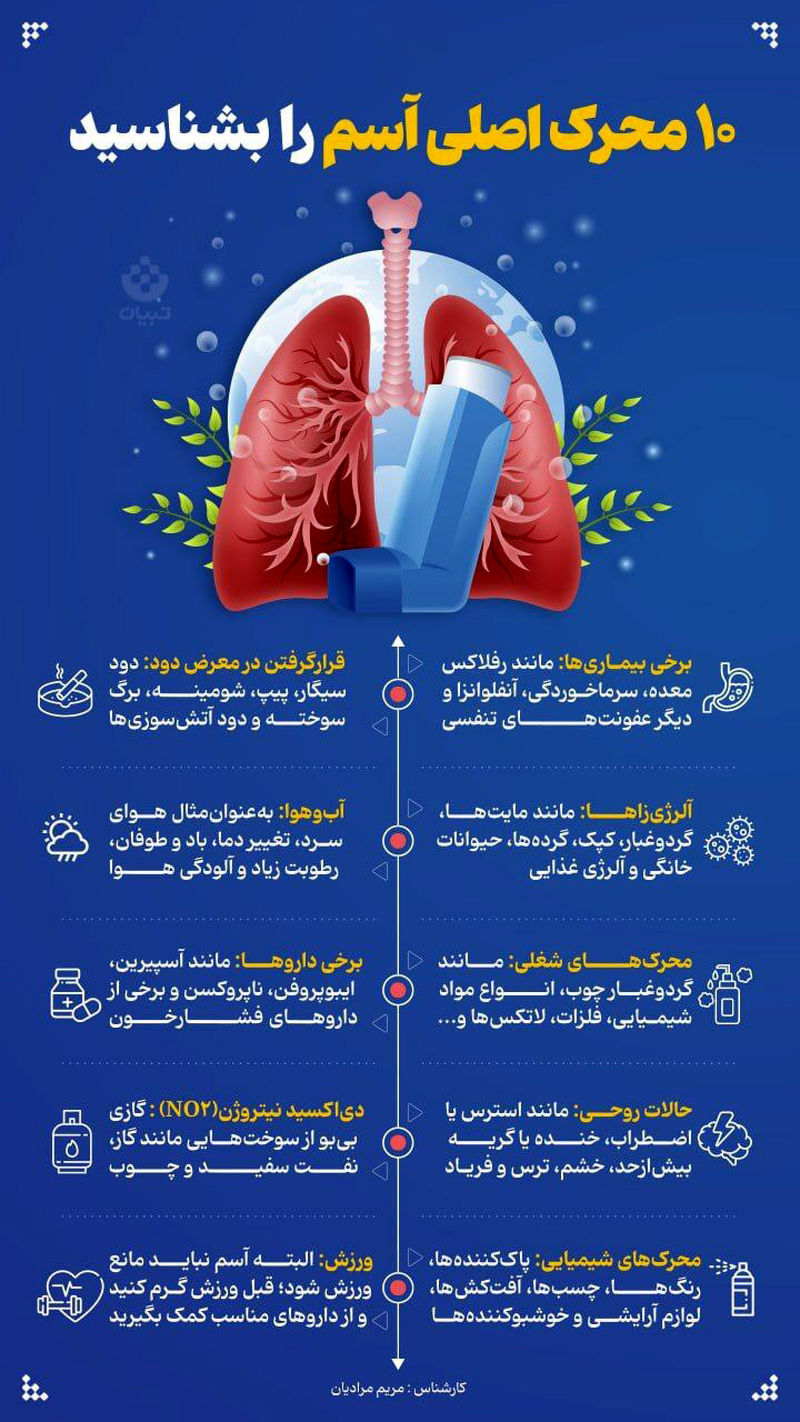
عوامل تشدیدکننده آسم چیست؟
عوامل تشدیدکننده آسم (یا عوامل محرک آسم) شامل مواردی هستند که میتوانند باعث بروز یا شدت گرفتن علائم آسم مانند تنگی نفس، سرفه، خس خس سینه و مشکل در نفس کشیدن شوند. این عوامل میتوانند محیطی، فیزیکی یا حتی روانی باشند و بسته به فرد و نوع آسم، ممکن است تفاوتهایی در تأثیرگذاری آنها وجود داشته باشد. در ادامه به مهمترین عوامل تشدیدکننده آسم اشاره میکنیم:
1. آلرژنها (مواد حساسیتزا)
آلرژنها از جمله مهمترین عوامل تحریککننده آسم هستند. این مواد معمولاً باعث بروز واکنشهای آلرژیک در راههای هوایی میشوند و میتوانند التهاب و تنگی نفس را در افراد مبتلا به آسم تشدید کنند. مهمترین آلرژنها عبارتند از:
گرده گیاهان (پاییز و بهار زمان بیشتری برای این آلرژیها وجود دارد)
موی حیوانات خانگی (گربهها، سگها و سایر حیوانات)
گرد و غبار خانه
قارچها و کپکها
آلرژنهای غذایی (مانند مغزها، شیر، گندم و تخممرغ)
2. عفونتهای تنفسی
عفونتها و بیماریهای ویروسی یا باکتریایی میتوانند باعث تحریک و تشدید آسم شوند. این عفونتها معمولاً در مجاری تنفسی فوقانی و تحتانی ایجاد میشوند و موجب تنگی نفس، سرفه و سایر علائم آسم میگردند. عفونتهای شایع شامل:
سرماخوردگی
آنفلوآنزا
عفونتهای ریوی (ذاتالریه)
3. آلودگی هوا
آلودگیهای محیطی، بهویژه آلایندههای هوا مانند دود و گازهای سمی، میتوانند به شدت علائم آسم را تشدید کنند. این آلایندهها میتوانند باعث تحریک دستگاه تنفسی و افزایش التهاب در مجاری هوایی شوند. مهمترین آلایندهها عبارتند از:
دود سیگار (پاسیو و محیطهای عمومی)
آلودگیهای صنعتی و خودرو
گازهای سمی مانند دیاکسید نیتروژن و ازن
4. ورزش
ورزشهای شدید یا ورزش در محیطهای سرد و خشک ممکن است باعث بروز علائم آسم شوند. این نوع آسم که به آن "آسم ناشی از ورزش" میگویند، معمولاً با تنگی نفس، خسخس سینه و سرفه همراه است. توصیه میشود افرادی که آسم دارند، قبل از ورزش به پزشک خود مشاوره کنند و اقدامات پیشگیرانه مانند استفاده از داروهای برونکودیلاتور را در نظر بگیرند.
5. دود و مواد شیمیایی
دود سیگار و سایر مواد شیمیایی مانند عطرها، اسپریها و مواد شوینده قوی میتوانند بهویژه برای افراد مبتلا به آسم محرکهای قوی باشند. این مواد میتوانند سبب تحریک مجاری تنفسی و بروز التهاب و تنگی نفس شوند.
6. تغییرات دما و رطوبت
تغییرات ناگهانی دما، بهویژه هواهای سرد و خشک یا هوای مرطوب، میتواند علائم آسم را تشدید کند. در هوای سرد، نفس کشیدن میتواند برای افرادی که دچار آسم هستند مشکلساز شود. همچنین، هوای مرطوب میتواند به رشد قارچها و کپکها کمک کرده و در نتیجه موجب تحریک آسم شود.
7. استرس و اضطراب
استرس و اضطراب ممکن است باعث تشدید علائم آسم شوند. تغییرات هیجانی میتوانند موجب تغییر در ریتم تنفسی و افزایش احتمال بروز حملات آسم شوند. آرامش و مدیریت استرس از راههای مهم کاهش علائم آسم است.
8. هورمونها
تغییرات هورمونی، به ویژه در دوران بارداری یا دوره قاعدگی، ممکن است بر شدت آسم تأثیر بگذارد. برخی از زنان متوجه میشوند که آسم آنها در دوران بارداری یا در زمان تغییرات هورمونی به ویژه در روزهای خاصی از دوره قاعدگی تشدید میشود.
9. آلایندههای شیمیایی در محیط
گازهای سمی از مواد شوینده خانگی (مواد ضدعفونیکننده و پاککنندهها)
گازهای حاصل از سوختهای فسیلی
10. مواد غذایی (آلرژی غذایی)
برخی از افراد مبتلا به آسم، ممکن است با مصرف برخی مواد غذایی واکنشهای آلرژیک نشان دهند که میتواند باعث تشدید علائم آسم شود. مواد غذایی مانند شیر، تخممرغ، مغزها و صدفها در بعضی از افراد محرکهای آلرژیک محسوب میشوند.
11. داروها
بعضی داروها ممکن است به عنوان محرک آسم عمل کنند و علائم را تشدید کنند. از جمله داروهایی که ممکن است برای برخی از افراد مبتلا به آسم مشکل ایجاد کنند عبارتند از:
آسپرین و داروهای ضد التهابی غیراستروئیدی (NSAIDs)
بتا بلاکرها (برای فشار خون بالا و بیماریهای قلبی)
مسکنها و داروهای ضد آلرژی
12. اختلالات خواب
کمبود خواب یا اختلالات خواب ممکن است موجب افزایش حساسیت به عوامل تحریککننده آسم و بدتر شدن علائم آن شود. بهویژه در شبها، بسیاری از افراد مبتلا به آسم احساس تنگی نفس و خسخس سینه بیشتری دارند.
آسم یک بیماری تنفسی مزمن است که تحت تأثیر عوامل مختلف قرار دارد. شناخت عوامل محرک و تشدیدکننده آسم برای مدیریت و کنترل بهتر این بیماری ضروری است. با شناسایی این عوامل، افراد مبتلا به آسم میتوانند اقدامات پیشگیرانه و درمانی مناسبتری اتخاذ کرده و از بروز حملات آسم جلوگیری کنند.
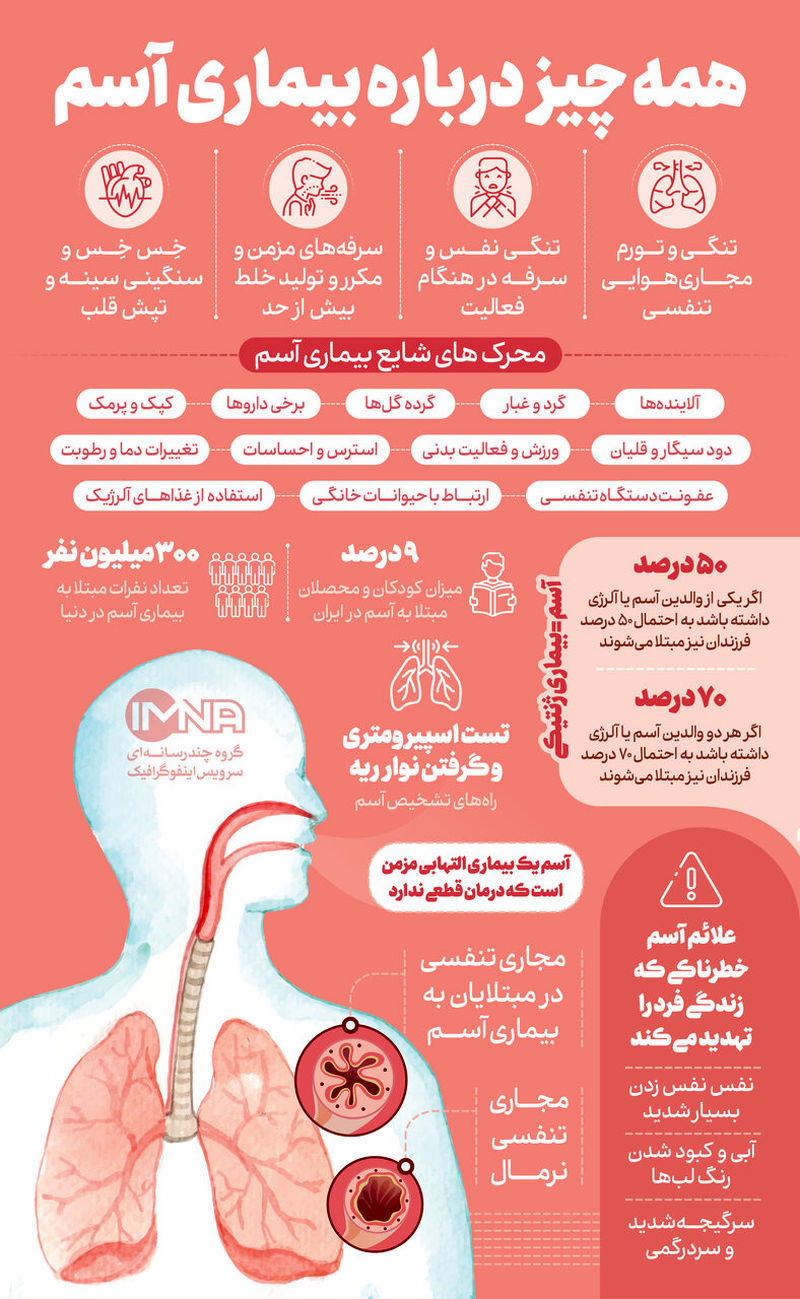
درمان آسم در طب سنتی
در طب سنتی، آسم به عنوان یک اختلال تنفسی مزمن که موجب التهاب و تنگی راههای هوایی میشود، درمانهای مختلفی دارد که بر اساس اصول توازن مزاجها، تقویت سیستم تنفسی، کاهش التهاب و تقویت سیستم ایمنی بدن تمرکز دارند. در اینجا به برخی از روشهای درمانی طب سنتی برای مدیریت آسم اشاره میکنیم:
1. استفاده از گیاهان دارویی
گیاهان دارویی یکی از مهمترین اجزای درمان آسم در طب سنتی هستند. این گیاهان معمولاً خاصیت ضدالتهابی، ضدعفونیکننده، آرامبخش و تقویتکننده دستگاه تنفسی دارند.
زنجبیل: زنجبیل دارای خواص ضدالتهابی و آنتیاکسیدانی است که میتواند به کاهش التهاب در مجاری تنفسی کمک کند. استفاده از چای زنجبیل یا افزودن آن به غذا میتواند به کاهش علائم آسم کمک کند.
زعفران: زعفران به عنوان یک ضد التهاب طبیعی میتواند در درمان آسم مفید باشد. این گیاه همچنین به تسکین التهاب در ریهها و تسهیل تنفس کمک میکند.
ریحان: ریحان دارای خواص ضد التهابی و ضدباکتریایی است که میتواند به تسکین علائم آسم و کاهش سرفه کمک کند.
پونهکوهی (مرزنجوش): این گیاه برای کاهش التهاب مجاری تنفسی و بهبود عملکرد ریهها بسیار مفید است.
مریمگلی: این گیاه برای تسکین سرفه و التهاب مجاری تنفسی و بهبود سیستم تنفسی در درمان آسم کاربرد دارد.
2. خوراکیها و نوشیدنیها
عسل: عسل دارای خواص ضدالتهابی و ضدعفونیکننده است و میتواند به تسکین سرفه و التهابات راههای تنفسی کمک کند. ترکیب عسل با دارچین یا زنجبیل میتواند تأثیرات درمانی قویتری داشته باشد.
آب لیمو و عسل: نوشیدن آب لیمو با عسل میتواند به تقویت سیستم ایمنی، تسکین سرفه و بهبود تنفس کمک کند.
چای نعناع: نعناع خاصیت ضد التهابی دارد و میتواند به راحتی در درمان آسم و تسکین تنگی نفس کمک کند.
شیر کره: استفاده از شیر کره یا شیر گرم با عسل و زعفران میتواند به تسکین سرفه و بهبود عملکرد ریهها کمک کند.

3. طب فشاری و ماساژ
ماساژهای ویژه و طب فشاری میتوانند به کاهش فشار و التهاب در مجاری تنفسی و بهبود تنفس کمک کنند. برخی از نقاط فشار که در طب سنتی برای درمان آسم توصیه میشود عبارتند از:
نقطه بین انگشت شست و انگشت اشاره (در دست): این نقطه میتواند به تسکین سرفه و بهبود تنفس کمک کند.
نقاطی در ناحیه کمر و پشت: با ماساژ این نواحی میتوان عملکرد ریهها و تنفس را بهبود بخشید.
4. تغییرات در رژیم غذایی
کاهش مصرف غذاهای سرد و مرطوب: غذاهای سرد مانند محصولات لبنی میتوانند تولید بلغم و تجمع مواد اضافی در دستگاه تنفسی را افزایش دهند. بنابراین، از مصرف غذاهای سرد و مرطوب باید خودداری کرد.
افزایش مصرف غذاهای گرم و خشک: غذاهایی مانند خرما، انجیر، سیب، زردچوبه، دارچین و گلابی میتوانند به تقویت سیستم تنفسی و کاهش التهاب کمک کنند.
مصرف غذاهای غنی از ویتامین C: ویتامین C به تقویت سیستم ایمنی کمک میکند و میتواند در درمان آسم مفید باشد. میوههایی مانند پرتقال، کیوی و توت فرنگی حاوی ویتامین C بالا هستند.
5. استفاده از بخورهای گیاهی
بخورهای گیاهی میتوانند به تسکین التهاب در ریهها و تسهیل تنفس کمک کنند. برخی از گیاهان که میتوانند برای بخور استفاده شوند عبارتند از:
نعناع: برای آرامسازی راههای هوایی و تسکین تنگی نفس مفید است.
اکالیپتوس: بخور اکالیپتوس به باز شدن راههای هوایی و تسکین تنگی نفس کمک میکند.
بابونه: این گیاه نیز به تسکین التهاب و کاهش سرفه کمک میکند.
6. حجامت
در طب سنتی، حجامت برای دفع مواد زائد از بدن و بهبود جریان خون استفاده میشود. برخی از طب سنتیها بر این باورند که حجامت میتواند به کاهش التهاب در ریهها و تقویت تنفس کمک کند. این روش باید تحت نظر یک متخصص طب سنتی انجام شود.
7. استفاده از روغنهای طبیعی
روغن کنجد: این روغن بهعنوان یک مرطوبکننده و ضد التهاب میتواند برای تسکین التهاب و تحریکات تنفسی مفید باشد. ماساژ با روغن کنجد به ویژه در ناحیه قفسه سینه میتواند به راحتی در تنفس کمک کند.
روغن اسطوخودوس: این روغن به عنوان یک آرامبخش برای مجاری تنفسی و کاهش استرس مفید است.
روغن نعناع فلفلی: این روغن به دلیل خواص ضد التهابی و ضد اسپاسم میتواند به تسکین علائم آسم کمک کند.
8. تمرینات تنفسی
یوگا: تمرینات تنفسی یوگا مانند تنفس دیافراگمی (برخی از تکنیکهای تنفس عمیق) میتوانند به بهبود تنفس و تسکین علائم آسم کمک کنند. این تمرینات به تقویت سیستم تنفسی و کاهش استرس کمک میکنند.
تمرینات تنفسی (مانند تمرینات تنفس عمیق و کشیدن نفس از بینی و خروج از دهان): این تمرینات میتوانند به کاهش گرفتگی تنفسی و بهبود ظرفیت ریهها کمک کنند.
نکته مهم
درمان آسم باید با مشاوره پزشک انجام شود، خصوصاً اگر فرد به درمانهای سنتی پاسخ نمیدهد یا داروهای معمول آسم برای او مؤثر نبوده است. در طب سنتی ممکن است برخی درمانها برای تسکین علائم مفید باشند، اما آسم یک بیماری مزمن است که نیاز به مدیریت مداوم و درمانهای پزشکی دارد. در صورتی که درمانهای طب سنتی به بهبود علائم کمک کردند، باید بهعنوان مکمل درمانهای پزشکی استفاده شوند، نه جایگزین آنها.
داروهای آسم
داروهای آسم برای کنترل و درمان این بیماری بهطور کلی به دو دسته اصلی تقسیم میشوند: داروهای کنترلکننده و داروهای تسکیندهنده. این داروها به بهبود تنفس، کاهش التهاب راههای هوایی و پیشگیری از حملات آسم کمک میکنند.
1. داروهای کنترلکننده (Long-term control medications)
این داروها برای پیشگیری از حملات آسم و کاهش التهاب مزمن در مجاری تنفسی استفاده میشوند. آنها معمولاً بهطور روزانه و در طول مدت زمان طولانی مصرف میشوند.
1.1. کورتیکواستروئیدها (Corticosteroids)
کورتیکواستروئیدها برای کاهش التهاب راههای هوایی و جلوگیری از حملات آسم مزمن بهکار میروند. این داروها معمولاً بهصورت اسپری استنشاقی یا قرص مصرف میشوند.
اسپریهای استنشاقی کورتیکواستروئید (ICS): این داروها برای کنترل بلندمدت آسم استفاده میشوند.
مثالها:
بکلومتازون (Beclometasone)
فلوتیکازون (Fluticasone)
بودزوناید (Budesonide)
کورتیکواستروئیدهای خوراکی: برای موارد شدید آسم که نیاز به درمان فوری دارند.
مثالها:
پردنیزولون (Prednisolone)
1.2. داروهای برونکودیلاتور طولانیاثر (LABAs)
این داروها باعث شل شدن عضلات در مجاری تنفسی و تسهیل تنفس میشوند. این داروها معمولاً همراه با کورتیکواستروئیدها برای کنترل بلندمدت آسم تجویز میشوند.
مثالها:
سالمترول (Salmeterol)
فرموترول (Formoterol)
1.3. آنتیلیکوترینها (Leukotriene Modifiers)
این داروها عملکرد مواد شیمیایی (لکوترینها) که باعث التهاب و تنگی راههای هوایی میشوند را مسدود میکنند.
مثالها:
مونتلوکاست (Montelukast)
زافیرلوکاست (Zafirlukast)
1.4. آنتیایدیامها (Immunomodulators)
این داروها به تنظیم سیستم ایمنی بدن کمک میکنند و برای آسمهای مقاوم به درمان استفاده میشوند.
مثالها:
اومالیزوماب (Omalizumab): برای آسمهای آلرژیک شدید.
مِتوترکسات (Methotrexate): برای آسمهای شدید و مقاوم.
1.5. آنتیهیستامینها (Antihistamines)
این داروها به کاهش علائم آلرژیک مانند عطسه، خارش و آبریزش بینی که میتوانند باعث تشدید آسم شوند، کمک میکنند.
مثالها:
سیتریزین (Cetirizine)
لوراتادین (Loratadine)
2. داروهای تسکیندهنده (Quick-relief medications)
این داروها برای تسکین فوری علائم آسم و جلوگیری از حملات بهکار میروند و اثر آنها سریع است.
2.1. برونکودیلاتورهای کوتاهاثر (SABAs)
این داروها باعث شل شدن سریع عضلات در مجاری تنفسی میشوند و در مواقعی که فرد دچار تنگی نفس و حمله آسم میشود، استفاده میشوند.
مثالها:
سالبوتامول (Salbutamol) (آلبوتریل)
ترابوتالین (Terbutaline)
2.2. آنتیکولینرژیکهای کوتاهاثر (Short-acting Anticholinergics)
این داروها نیز برای تسکین علائم حاد آسم استفاده میشوند و اثر آنها مشابه با برونکودیلاتورها است.
مثالها:
ایپراتروپیوم (Ipratropium)
2.3. کورتیکواستروئیدهای خوراکی در صورت حمله حاد
در صورتی که آسم به طور حاد تشدید شود، داروهای استروئیدی خوراکی مانند پردنیزولون ممکن است برای کاهش التهاب در مدتزمان کوتاه تجویز شوند.
3. درمانهای بیولوژیک برای آسمهای شدید
برای افرادی که آسم مقاوم به درمان دارند و به داروهای معمولی پاسخ نمیدهند، درمانهای بیولوژیک بهعنوان گزینهای مؤثر مطرح هستند. این داروها بهصورت تزریقی یا تزریق زیرجلدی تجویز میشوند و میتوانند با کاهش التهاب و پاسخ ایمنی بدن علائم آسم را کنترل کنند.
اومالیزوماب (Omalizumab): برای آسمهای آلرژیک.
مپوولیزوماب (Mepolizumab): برای آسمهای حساس به ائوزینوفیلها.
بنرالیزوماب (Benralizumab): برای آسمهای شدید.
دوپیلوماب (Dupilumab): برای آسمهای شدید و آلرژیک.
4. مشتقات کافئین
کافئین بهعنوان یک برونکودیلاتور خفیف، میتواند به شل شدن مجاری تنفسی و تسهیل تنفس کمک کند. مصرف مقدار کم چای یا قهوه میتواند در کاهش علائم آسم مفید باشد.
نکات مهم در درمان آسم:
پیروی از دستور پزشک: برای درمان مؤثر آسم، مصرف داروها طبق دستور پزشک بسیار مهم است. حتی اگر علائم بهبود یافت، نباید داروها را خودسرانه قطع کرد.
استفاده از اسپریهای استنشاقی بهدرستی: نحوه صحیح استفاده از اسپریهای استنشاقی بهویژه برای کسانی که تازه شروع به استفاده از این داروها کردهاند، اهمیت دارد.
رصد و نظارت منظم: برای پیگیری وضعیت آسم و اطمینان از اینکه درمان بهدرستی عمل میکند، باید تحت نظارت پزشک قرار داشته باشید.
در نهایت، درمان آسم باید یک فرآیند شخصیسازیشده باشد که بسته به شدت و نوع آسم، نیاز به تنظیم و تطابق داروها با شرایط فردی دارد.
آسم در نوزادان
آسم در نوزادان یک بیماری مزمن است که بر دستگاه تنفسی تأثیر میگذارد و باعث التهاب و تنگی راههای هوایی میشود. این بیماری در نوزادان معمولاً به دلیل حساسیت بیشازحد سیستم ایمنی نسبت به عوامل محیطی و آلرژنها بروز میکند. در نوزادان، تشخیص آسم کمی پیچیدهتر است، زیرا علائم آسم در این گروه سنی ممکن است شبیه به علائم سایر مشکلات تنفسی باشد.
علائم آسم در نوزادان
علائم آسم در نوزادان ممکن است بهطور واضح ظاهر نشوند و در مراحل اولیه با علائم سایر بیماریهای تنفسی مشابه باشند. برخی از علائم رایج آسم در نوزادان عبارتند از:
دشواری در تنفس:
نفس کشیدن سریع یا سطحی
تنفس پرصدا یا خسخس (در نوزادان میتواند به شکل خسخس شدید در هنگام نفس کشیدن ظاهر شود)
سرفههای مداوم:
سرفههای خشک یا سرفههای شدید بهویژه در شب و هنگام خوابیدن
سرفههایی که با عفونتهای تنفسی یا آلرژیها تشدید میشوند.
تنگی نفس:
احساس تنگی در قفسه سینه یا نفس کشیدن با مشکل در هنگام فعالیت یا بازی کردن.
کاهش اشتها و مشکل در تغذیه:
در بعضی از نوزادان ممکن است مشکلات تغذیهای به دلیل تنگی نفس بوجود آید.
رنگ پریدگی پوست (سیانوز):
در صورت شدید بودن حملات آسم، ممکن است پوست نوزاد به رنگ آبی یا خاکی تبدیل شود که نشاندهنده کمبود اکسیژن است.
علل آسم در نوزادان
علت دقیق آسم در نوزادان ممکن است در هر فرد متفاوت باشد، اما عوامل مختلفی میتوانند موجب بروز این بیماری در نوزادان شوند:
وراثت:
آسم در خانوادههای دارای سابقه آلرژی یا آسم بیشتر دیده میشود. اگر والدین یا خواهر و برادر نوزاد مبتلا به آسم باشند، احتمال ابتلای نوزاد به این بیماری بیشتر است.
عوامل محیطی:
قرار گرفتن در معرض آلرژنهایی مانند گرد و غبار، گرده گلها، موهای حیوانات، دود سیگار و آلودگی هوا میتواند موجب بروز آسم در نوزادان شود.
عفونتهای ویروسی:
برخی از عفونتهای تنفسی ویروسی مانند ویروس سینسیشیال تنفسی (RSV) میتوانند باعث التهاب و تحریک راههای هوایی در نوزادان شوند که ممکن است باعث بروز آسم در آینده شود.
سیگار کشیدن والدین:
مادرانی که در دوران بارداری یا بعد از تولد نوزاد سیگار میکشند، احتمال بروز آسم در نوزادشان بیشتر است.
نارس بودن نوزاد:
نوزادان نارس (زیر 37 هفته) بیشتر مستعد ابتلا به مشکلات تنفسی مانند آسم هستند.
تشخیص آسم در نوزادان
تشخیص آسم در نوزادان ممکن است دشوار باشد زیرا علائم اولیه آن مشابه سایر مشکلات تنفسی است. پزشک معمولاً با توجه به علائم بالینی، سابقه خانوادگی، و نتایج آزمایشها مانند آزمایشهای خون و سونوگرافی قفسه سینه و سایر تستهای تشخیصی اقدام به تشخیص آسم میکند.
برخی از تستهایی که پزشک ممکن است برای تشخیص آسم در نوزادان استفاده کند عبارتند از:
آزمایش خون: برای بررسی وجود التهاب و پاسخهای آلرژیک.
تست عملکرد ریه: این تست معمولاً برای نوزادان بزرگتر از 5 سال قابل انجام است.
تستهای آلرژی: برای شناسایی عوامل آلرژیک که ممکن است باعث تحریک آسم شوند.
درمان آسم در نوزادان
هدف از درمان آسم در نوزادان، کاهش التهاب راههای هوایی، پیشگیری از حملات آسم و مدیریت علائم است. درمانهای آسم ممکن است شامل موارد زیر باشد:
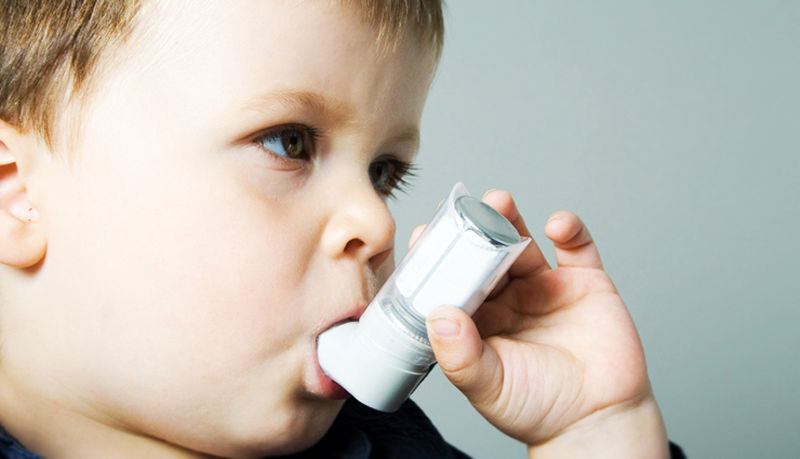
داروهای کورتیکواستروئید استنشاقی:
داروهای کورتیکواستروئیدی استنشاقی برای کاهش التهاب و جلوگیری از تشدید آسم استفاده میشوند.
برونکودیلاتورها:
این داروها کمک میکنند تا راههای هوایی باز شوند و تنفس راحتتر شود.
داروهایی مانند سالبوتامول میتوانند برای تسکین سریع علائم بهویژه در هنگام حمله آسم استفاده شوند.
آنتیهیستامینها:
در صورتی که آسم به علت آلرژی باشد، آنتیهیستامینها ممکن است تجویز شوند.
داروهای ضد آلرژی:
در موارد آسم آلرژیک، داروهایی برای کنترل آلرژیها و کاهش حساسیت به عوامل آلرژیک تجویز میشود.
درمانهای حمایتی:
مراقبتهای حمایتی مانند حفظ رطوبت هوا، اجتناب از محرکهای محیطی مانند دود سیگار و گرد و غبار، و شستشوی دستها میتواند به کاهش علائم آسم کمک کند.
پشتیبانی تغذیهای:
گاهی اوقات نوزادان مبتلا به آسم ممکن است مشکلات تغذیهای داشته باشند که نیاز به مشاوره با متخصص تغذیه دارند.
نکات پیشگیری از آسم در نوزادان
اگرچه نمیتوان از ابتلا به آسم در نوزادان جلوگیری کرد، اما اقداماتی وجود دارد که ممکن است خطر ابتلا به این بیماری را کاهش دهد:
پرهیز از دود سیگار:
اجتناب از قرار گرفتن نوزاد در معرض دود سیگار بهویژه در دوران بارداری و بعد از تولد.
مراقبت از نوزاد در برابر آلرژنها:
اجتناب از قرار دادن نوزاد در معرض گرد و غبار، گرده گلها و سایر آلرژنها.
تغذیه با شیر مادر:
تغذیه نوزاد با شیر مادر در شش ماه اول زندگی میتواند به تقویت سیستم ایمنی و کاهش خطر ابتلا به آسم کمک کند.
محیط سالم:
ایجاد محیطی پاک و بدون آلایندههای محیطی برای نوزاد.
آسم در نوزادان یک مشکل جدی است که نیاز به تشخیص دقیق و درمان صحیح دارد. علائم آسم در این سنین ممکن است شبیه به مشکلات تنفسی دیگر باشد، بنابراین تشخیص دقیق توسط پزشک بسیار مهم است. اگر نوزاد شما علائمی مانند سرفه مداوم، تنگی نفس، یا خسخس دارد، بهتر است به پزشک مراجعه کنید تا درمان مناسب آغاز شود.
آیا آسم خطر مرگ دارد؟
آسم یک بیماری تنفسی مزمن است که در صورت کنترل نشدن و عدم درمان مناسب میتواند به مشکلات جدیتر منجر شود. اگرچه در بیشتر افراد مبتلا به آسم، بیماری تحت کنترل قرار میگیرد و خطری برای زندگی ندارد، اما در صورتی که حملات آسم بهطور مؤثر درمان نشوند، ممکن است خطرات جدیتری به همراه داشته باشد، از جمله:
1. حمله آسم شدید (Asthma attack)
حملات آسم زمانی رخ میدهد که راههای هوایی به شدت تنگ میشوند، که باعث دشواری در تنفس و کاهش سطح اکسیژن در بدن میشود. در صورت عدم دریافت درمان به موقع، حملات آسم میتوانند بسیار خطرناک باشند.
این حملات ممکن است باعث کمبود اکسیژن در بدن (هیپوکسی) شوند که به اعضای حیاتی مانند قلب و مغز آسیب میزند.
حملات شدید آسم میتوانند به آسیب دائمی به ریهها نیز منجر شوند، بهویژه اگر درمانهای اورژانسی به موقع دریافت نشوند.
2. عوامل خطر مرگ ناشی از آسم
برخی از عوامل میتوانند خطر مرگ ناشی از آسم را افزایش دهند:
عدم مصرف داروها طبق تجویز پزشک: اگر افراد مبتلا به آسم داروهای خود را به طور مرتب و صحیح مصرف نکنند، ممکن است حملات آسم تشدید شوند.
آسم کنترل نشده: افرادی که آسم خود را به خوبی کنترل نمیکنند و علائم آنها بهطور مداوم فعال است، در معرض خطر حملات شدیدتر و تهدیدات جدیتر هستند.
حساسیت به آلرژنها یا محرکها: افرادی که به آلرژنها (مانند گرده، گرد و غبار، دود سیگار) حساسیت دارند، ممکن است بیشتر در معرض حملات شدید آسم قرار گیرند.
چاقی: برخی مطالعات نشان دادهاند که افراد مبتلا به چاقی ممکن است خطر بالاتری برای حملات شدید آسم داشته باشند.
مصرف مواد مخدر یا الکل: مصرف الکل و داروهای خاص میتواند به تشدید آسم و بروز حملات کمک کند.
3. چگونه از مرگ ناشی از آسم جلوگیری کنیم؟
خوشبختانه، با کنترل دقیق و پیگیری درمان، احتمال وقوع حملات شدید آسم و خطر مرگ ناشی از آن به میزان زیادی کاهش مییابد. اقدامات زیر میتوانند به پیشگیری از مرگ ناشی از آسم کمک کنند:
پیگیری درمان دقیق: مصرف داروهای ضدآسم، مانند استروئیدهای استنشاقی و برونکودیلاتورها، به کنترل التهاب و گشاد شدن راههای هوایی کمک میکند.
استفاده از داروهای پیشگیریکننده: استفاده منظم از داروهای پیشگیرانه میتواند از وقوع حملات جلوگیری کند.
مراقبت از علائم و حملات: افراد مبتلا به آسم باید مراقب علائم خود باشند و در صورت بروز علائم شدید، بلافاصله به پزشک یا اورژانس مراجعه کنند.
تجهیزات مناسب: داشتن داروهای فوری مانند اینهیلر یا نواسل برای درمان حملات ناگهانی آسم بسیار مهم است.
آگاهی و آموزش: آموزش بیماران مبتلا به آسم و خانوادههایشان درباره مدیریت بیماری، پیشگیری از حملات و مراقبتهای اضطراری میتواند نقش مهمی در پیشگیری از مرگ و میر ناشی از آسم داشته باشد.
4. مرگ ناشی از آسم:
با وجود درمانهای مؤثر، در برخی موارد نادر، آسم میتواند به مرگ ناگهانی منجر شود. این موارد معمولاً مربوط به حملات شدید آسم هستند که به سرعت پیشرفت میکنند و میتوانند به دلیل کاهش شدید سطح اکسیژن، فشار خون پایین، یا آسیب به اعضای حیاتی بدن باعث مرگ شوند. البته این موارد در حال حاضر نادر هستند و در بسیاری از موارد، اگر آسم تحت کنترل باشد، خطرات مرگ و میر قابل پیشگیری است.
5. نکات نهایی
آسم در بیشتر افراد قابل کنترل است و مرگ ناشی از آن در صورتی که بیماری تحت درمان باشد، نادر است.
برای کاهش خطر حملات شدید و عوارض مرگبار آسم، باید بهطور مرتب داروها را مصرف کرده و در صورت نیاز از پزشک خود مشورت بگیرید.
پیشگیری از علائم و بهبود کیفیت زندگی با اقدامات سادهای مانند شناسایی آلرژنها و پرهیز از آنها، داشتن رژیم غذایی سالم، ورزش مناسب و استفاده از داروهای تجویزی، امکانپذیر است.
اگرچه آسم ممکن است در برخی موارد شدید و خطرناک باشد، با مدیریت صحیح و درمان مناسب، میتوان خطرات ناشی از آن را کاهش داد. مرگ ناشی از آسم در دنیای امروز به لطف پیشرفتهای پزشکی و درمانی بسیار نادر است. بنابراین، افراد مبتلا به آسم باید با پزشک خود مشورت کرده و درمان مناسب و پیشگیریهای لازم را رعایت کنند تا از خطرات جدی جلوگیری شود.
آیا آسم درمان قطعی دارد؟
در حال حاضر، آسم یک بیماری مزمن و غیرقابل درمان است، به این معنا که هیچ درمان قطعی و دائمی برای آن وجود ندارد. با این حال، میتوان با استفاده از داروها و اقدامات مدیریتی مناسب، علائم آسم را کنترل کرده و از بروز حملات آسم جلوگیری کرد. هدف از درمان آسم، کاهش التهاب راههای هوایی و کاهش شدت حملات است، تا بیمار بتواند به زندگی عادی خود ادامه دهد.
1. درمان آسم:
درمان آسم معمولاً به دو دسته تقسیم میشود:
درمانهای پیشگیرانه (کنترلکننده): این درمانها برای کاهش التهاب و جلوگیری از حملات آسم استفاده میشوند. معمولاً شامل داروهایی مانند:
استروئیدهای استنشاقی (مثل فلوتیکازون و بودزونید)
آنتیلوکوترینها (مثل مونتلوکاست)
آنتیبادیهای مونوکلونال (برای آسم شدید، مانند اومالیزوماب)
درمانهای فوری (واکنشی): این داروها برای گشاد کردن راههای هوایی و تسکین علائم در زمان حمله آسم استفاده میشوند، مانند:
برونکودیلاتورها (مثل سالبوتامول و فورموترول)
2. کنترل و مدیریت آسم:
اگرچه درمان قطعی برای آسم وجود ندارد، اما با رعایت برنامه درمانی صحیح، افراد مبتلا میتوانند علائم آسم خود را به طور مؤثر کنترل کنند و کیفیت زندگی بهتری داشته باشند. برخی از راهکارهای مدیریت آسم شامل:
اجتناب از محرکها: افراد مبتلا به آسم باید از عواملی که حملات آسم را تشدید میکنند، مانند دود سیگار، گرد و غبار، گرده گلها و برخی آلرژنها اجتناب کنند.
نظارت بر علائم: داشتن یک پلان درمانی شخصی و بررسی منظم علائم آسم میتواند کمک کند تا بیمار زودتر متوجه هرگونه تغییر در وضعیت خود شود.
استفاده منظم از داروها: مصرف منظم داروهای پیشگیرانه طبق دستور پزشک، حتی در زمانهایی که علائم آسم وجود ندارد، از بروز حملات جلوگیری میکند.
3. آسم و درمانهای نوین:
در سالهای اخیر، پیشرفتهای قابل توجهی در زمینه درمان آسم، به ویژه در مورد آسمهای شدید و مقاوم به درمان، صورت گرفته است. برای نمونه:
داروهای بیولوژیک (مثل اومالیزوماب و مپولیزوماب) برای آسمهای شدید و آلرژیک طراحی شدهاند که به کاهش التهاب و پاسخ ایمنی کمک میکنند.
درمانهای ایمونوتراپی نیز برای برخی از انواع آسم، به ویژه آسمهای آلرژیک، در حال بررسی و توسعه هستند.
4. آیا ممکن است آسم در طول زمان بهبود یابد؟
برخی از افراد مبتلا به آسم، به ویژه کودکان، ممکن است علائم خود را با گذشت زمان کاهش دهند یا در دوران بلوغ به طور موقت بهبود یابند. در این موارد، بیماری بهطور موقت کنترل میشود و ممکن است پس از مدتی دوباره عود کند. اما در بیشتر موارد، آسم یک بیماری مزمن است که در طول زندگی فرد حضور دارد، هرچند ممکن است شدت آن با درمانهای مناسب کنترل شود.
5. آسم در بزرگسالان:
آسم در بزرگسالان بهطور معمول نیازمند درمان طولانیمدت است. علائم آسم ممکن است در برخی از افراد با گذشت زمان بهطور طبیعی بهبود یابد، اما در بسیاری از موارد، آسم در بزرگسالی نیاز به مراقبت و درمان مداوم دارد.
آسم بیماری است که در حال حاضر درمان قطعی ندارد، اما با درمانهای مناسب و پیگیری دقیق، میتوان علائم آن را به خوبی کنترل کرد و از بروز حملات خطرناک جلوگیری نمود. افراد مبتلا به آسم میتوانند با رعایت درمانهای پیشگیرانه و اجتناب از محرکها، زندگی راحت و طبیعی داشته باشند. لذا، کنترل آسم و پیشگیری از حملات آن نیازمند مراقبت مداوم و همکاری با پزشک است.
اسپری آسم ضرر دارد؟
اسپریهای آسم، که معمولاً بهعنوان برونکودیلاتورها و استروئیدهای استنشاقی شناخته میشوند، درمانهای موثر برای کنترل علائم آسم و پیشگیری از حملات هستند. با این حال، مانند هر دارویی، استفاده نادرست یا بیش از حد این داروها میتواند عوارض جانبی ایجاد کند. در اینجا به بررسی مزایا و معایب اسپریهای آسم میپردازیم.

1. اسپریهای استروئیدی (پیشگیرانه)
این اسپریها معمولاً برای کاهش التهاب در راههای هوایی و پیشگیری از حملات آسم استفاده میشوند. از جمله داروهای معروف در این گروه میتوان به فلوتیکازون (Fluticasone)، بودزونید (Budesonide) و بکلومتازون (Beclometasone) اشاره کرد.
مزایا:
کاهش التهاب: اسپریهای استروئیدی کمک میکنند تا التهاب در راههای هوایی کاهش یابد و تنفس راحتتر شود.
پیشگیری از حملات: این داروها برای پیشگیری از حملات آسم در افراد مبتلا به آسم مزمن بسیار مفید هستند.
کمک به کنترل بلندمدت: اگر بهطور منظم استفاده شوند، به حفظ کنترل بیماری آسم در طولانیمدت کمک میکنند.
عوارض و معایب:
عوارض دهانی: یکی از شایعترین عوارض جانبی اسپریهای استروئیدی، خشکی دهان، سرفه، و التهاب گلو است.
عفونت دهان و گلو: استفاده مداوم از اسپریهای استروئیدی میتواند منجر به عفونت قارچی در دهان (کاندیدیاز) شود.
کاهش تراکم استخوان: مصرف طولانیمدت استروئیدها، به ویژه در دوزهای بالا، میتواند به کاهش تراکم استخوان و افزایش خطر پوکی استخوان منجر شود.
تأثیر بر رشد کودکان: در برخی موارد، مصرف طولانیمدت این اسپریها میتواند بر رشد کودکان تأثیر بگذارد.
نحوه کاهش عوارض:
استفاده صحیح: پس از هر بار استفاده از اسپری استروئیدی، دهان را با آب بشویید تا خطر عفونت قارچی را کاهش دهید.
رعایت دوز تجویز شده: دوز دارو باید طبق دستور پزشک باشد تا از بروز عوارض جانبی جلوگیری شود.
2. اسپریهای برونکودیلاتور (دقیقاً برای حملات آسم)
این اسپریها برای گشاد کردن راههای هوایی و کاهش علائم حملات آسم (مانند تنگی نفس و خسخس) استفاده میشوند. معروفترین داروها در این گروه شامل سالبوتامول (Salbutamol) و ترابوتالین (Terbutaline) هستند.
مزایا:
تسکین فوری علائم: این داروها به سرعت موجب گشاد شدن برونشها و تسکین علائم حمله آسم میشوند.
افزایش تنفس راحتتر: این داروها به افراد مبتلا به آسم کمک میکنند تا در مواقع بروز حملات، راحتتر نفس بکشند.
عوارض و معایب:
افزایش ضربان قلب: استفاده بیش از حد از اسپریهای برونکودیلاتور میتواند منجر به افزایش ضربان قلب و تپش قلب شود.
اضطراب و لرزش: این داروها ممکن است در برخی افراد موجب لرزش دستها یا احساس اضطراب و بیقراری شوند.
استفاده بیش از حد: استفاده مکرر از اسپریهای برونکودیلاتور بدون درمان پیشگیرانه میتواند نشاندهنده کنترل ناکافی آسم باشد و خطر افزایش شدت حملات را افزایش دهد.
3. کاهش خطرات اسپریهای آسم
استفاده از اسپریهای استنشاقی بهطور منظم طبق دستور پزشک برای پیشگیری از حملات آسم.
پایش وضعیت آسم: پیگیری منظم وضعیت آسم و درمانهای پیشگیرانه میتواند به پیشگیری از نیاز مداوم به اسپریهای برونکودیلاتور کمک کند.
تکنیک صحیح استفاده از اسپری: استفاده صحیح از اسپریها، بهویژه استفاده از دستگاههای اسپری (مثل اسپریهای دهانی یا این هالرها)، برای جلوگیری از ورود دارو به قسمتهای نامناسب دهان و گلو و کاهش عوارض جانبی بسیار مهم است.
اسپریهای آسم، بهویژه اگر بهدرستی و طبق دستور پزشک استفاده شوند، برای کنترل آسم و تسکین علائم آن بسیار موثر هستند. با این حال، استفاده نادرست یا بیش از حد از اسپریها میتواند عوارضی مانند افزایش ضربان قلب، خشکی دهان، یا عفونتهای دهانی بهدنبال داشته باشد. مهم است که این داروها تحت نظارت پزشک و با رعایت دوز تجویز شده مصرف شوند تا از عوارض جانبی احتمالی جلوگیری گردد.
آلودگی هوا روی آسم چه تاثیری دارد؟
آلودگی هوا یکی از مهمترین عوامل تشدیدکننده و محرک برای افراد مبتلا به آسم است. هوای آلوده میتواند وضعیت تنفسی افراد مبتلا به آسم را بدتر کرده و باعث افزایش علائم بیماری شود. در اینجا به بررسی تأثیرات آلودگی هوا بر آسم و چگونگی تشدید بیماری پرداخته میشود:
1. تشدید التهاب راههای هوایی
آلودگی هوا میتواند به التهاب موجود در راههای هوایی افراد مبتلا به آسم اضافه کند. این التهاب میتواند باعث تنگی نفس، خسخس سینه، و سرفههای مکرر شود. در افراد مبتلا به آسم، این التهاب معمولاً ناشی از حساسیت به محرکها مانند گرد و غبار، دود، و مواد آلاینده است.
2. افزایش خطر حملات آسم
آلودگی هوا میتواند تعداد و شدت حملات آسم را افزایش دهد. آلودگیهایی مانند دود ماشینها، ذرات معلق (PM2.5)، گازهای گلخانهای، و اوزون میتوانند باعث گشاد شدن راههای هوایی و تشدید علائم آسم شوند. این امر ممکن است نیاز به استفاده مکرر از داروهای تسکینی مانند اسپریهای برونکودیلاتور را ایجاد کند.
3. حساسیت بیشتر به آلایندهها
افراد مبتلا به آسم معمولاً به انواع مختلف آلایندهها حساسیت دارند. آلودگیهایی مانند ازن (O3)، دیاکسید نیتروژن (NO2)، و ذرات معلق (PM2.5) به ویژه میتوانند باعث تحریک و تشدید علائم در این افراد شوند. این آلایندهها میتوانند در سیستم تنفسی نفوذ کرده و اثرات منفی روی ریهها بگذارند.
4. بدتر شدن عملکرد ریه
قرار گرفتن در معرض آلودگی هوا میتواند عملکرد ریه را در افراد مبتلا به آسم کاهش دهد. مواد آلاینده موجود در هوا میتوانند به تدریج به ریهها آسیب بزنند و بر کیفیت زندگی و سلامت عمومی فرد تاثیر منفی بگذارند. این تأثیرات میتواند باعث محدود شدن فعالیتهای روزمره و افزایش نیاز به درمانهای دارویی شود.
5. تأثیرات بلندمدت آلودگی هوا بر آسم
مراجعه مداوم به هوای آلوده ممکن است در طول زمان موجب بدتر شدن وضعیت آسم شود. پژوهشها نشان دادهاند که قرار گرفتن طولانیمدت در معرض آلودگی هوا میتواند به پیشرفت بیماری آسم منجر شود و ممکن است باعث ایجاد آسم مزمن یا بدتر شدن وضعیت افراد مبتلا به آسم شود.
6. تأثیر آلودگی هوا بر گروههای آسیبپذیر
افرادی که بیشتر از دیگران در معرض آلودگی هوا قرار دارند، مانند کودکان، افراد مسن، و زنان باردار، ممکن است تحت تأثیرات شدیدتری قرار گیرند. این افراد به دلیل داشتن سیستم ایمنی ضعیفتر یا ریههای حساستر، میتوانند علائم آسم را شدیدتر و بیشتر تجربه کنند.
7. اثر آلودگی هوا در دوران بارداری
آلودگی هوا به ویژه در دوران بارداری میتواند بر وضعیت مادر و جنین تأثیر بگذارد. برای زنان باردار مبتلا به آسم، آلودگی هوا میتواند خطرات بیشتری ایجاد کند، مانند افزایش خطر زایمان زودرس، کاهش وزن نوزاد، یا تشدید علائم آسم در مادر.
آلودگیهای معمول که بر آسم تأثیر میگذارند:
ذرات معلق (PM2.5 و PM10): این ذرات میتوانند به عمق ریهها وارد شوند و باعث تحریک و التهاب شوند.
اوزون (O3): افزایش سطح اوزون به ویژه در فصلهای گرم میتواند باعث تشدید علائم آسم و تنگی نفس شود.
دود خودروها و کارخانهها: گازهایی مانند دیاکسید نیتروژن و مونوکسید کربن که از دود خودروها و کارخانهها منتشر میشوند، میتوانند التهاب راههای هوایی را افزایش دهند.
گازهای سمی و مواد شیمیایی: گازهایی مانند دیاکسید سولفور و ترکیبات آلی فرار (VOCs) که در محیطهای صنعتی یا حتی در خانهها وجود دارند، میتوانند موجب تحریک ریهها شوند.
اقدامات لازم برای کاهش تأثیر آلودگی هوا بر آسم
محدود کردن فعالیت در فضای باز: در روزهایی که آلودگی هوا بالا است، بهتر است فعالیتهای بدنی در فضای باز محدود شود، به ویژه در ساعات اوج آلودگی.
استفاده از دستگاه تصفیه هوا: استفاده از دستگاههای تصفیه هوا در خانه میتواند به کاهش آلایندهها در محیط داخلی کمک کند.
استفاده از داروها طبق دستور پزشک: برای مدیریت بهتر علائم آسم در زمان آلودگی هوا، لازم است داروهای آسم طبق دستور پزشک مصرف شوند.
استفاده از ماسک: استفاده از ماسکهای تنفسی میتواند به کاهش تماس با ذرات معلق در هوا کمک کند.
رصد کیفیت هوا: پیگیری وضعیت کیفیت هوا از طریق منابع مختلف (مانند اپلیکیشنها و سایتهای مربوطه) میتواند به افراد مبتلا به آسم کمک کند تا از فعالیت در محیطهای آلوده خودداری کنند.
نتیجهگیری
آلودگی هوا میتواند تأثیرات منفی زیادی بر افراد مبتلا به آسم داشته باشد، از جمله تشدید علائم، افزایش حملات آسم، و کاهش عملکرد ریهها. برای مدیریت بهتر آسم در شرایط آلودگی هوا، ضروری است که افراد از راهکارهای پیشگیرانه مانند محدود کردن فعالیتهای خارج از منزل در روزهای آلوده، استفاده منظم از داروها، و نظارت بر کیفیت هوا استفاده کنند.
-
اجرای بی نظیر آهنگ علیرضا طلیسچی توسط بلاگر معروف ترکیه ای/ تو رفتی ولی فکر تو، تو سرمن موند









ارسال نظر