پارکینسون چیست؟
رکنا: بیماری پارکینسون یک اختلال عصبی مزمن و پیشرونده است که عمدتاً روی حرکات بدن تأثیر میگذارد.
به گزارش خبرنگار رکنا، بیماری پارکینسون یک بیماری تحلیلبرنده مغزی وابسته به سن است، به این معنی که باعث تحلیل رفتن بخشهایی از مغز می شود. این بیماری بیشتر به دلیل ایجاد حرکات کند، لرزش ها، مشکلات تعادل و موارد دیگر شناخته شده است. در بیشتر موارد، علت این بیماری ناشناخته است، اما برخی از آنها به صورت ارثی به وجود میآیند. این بیماری قابل درمان نیست، اما گزینههای درمانی متعددی برای آن وجود دارد. برای مشاهده فیلم پارکینسون چیست؟ اینجا کلیک کنید.
بیماری پارکینسون چیست؟

بیماری پارکینسون یک وضعیت است که در آن بخشی از مغز تحلیل میرود و با گذشت زمان علائم آن شدیدتر میشود. این بیماری بیشتر به دلیل تأثیری که بر کنترل عضلات، تعادل و حرکت دارد شناخته شده است، اما میتواند تأثیرات گستردهتری نیز بر حسها، توانایی تفکر، سلامت روان و موارد دیگر داشته باشد.
پارکینسون چه کسانی را تحت تأثیر قرار می دهد؟
خطر ابتلا به بیماری پارکینسون با افزایش سن به طور طبیعی افزایش می یابد و میانگین سنی شروع آن ۶۰ سال است. این بیماری در مردان و افرادی که در زمان تولد جنس مذکر به آنها اختصاص داده شده است، کمی شایعتر از زنان و افرادی است که در زمان تولد جنس مؤنث به آنها اختصاص داده شده است.
یا جوانان هم به پارکینسون مبتلا می شوند؟
در حالی که بیماری پارکینسون معمولا به سن وابسته است؛ اما ممکن است در بزرگسالان جوان تر از ۲۰ سال نیز رخ دهد (هرچند این مورد بسیار نادر است و اغلب در این افراد یکی از والدین، خواهر یا برادر یا فرزند آنها نیز به همین بیماری مبتلا هستند).
پارکینسون چقدر شایع است؟
بیماری پارکینسون به طور کلی بسیار شایع است و در رتبه دوم بیماریهای تحلیلبرنده مغزی وابسته به سن قرار دارد. همچنین شایعترین بیماری حرکتی (مربوط به حرکت) مغزی است. کارشناسان برآورد میکنند که حداقل ۱٪ از افراد بالای ۶۰ سال در سراسر جهان به این بیماری مبتلا هستند.
این بیماری چگونه بر بدن تأثیر می گذارد؟
بیماری پارکینسون باعث تحلیل رفتن یک ناحیه خاص از مغز به نام «گرههای قاعدهای» میشود. با تحلیل این ناحیه، تواناییهایی که این ناحیه از مغز کنترل میکرده، کاهش مییابد. تحقیقات نشان دادهاند که بیماری پارکینسون تغییرات عمدهای در شیمی مغز ایجاد می کند.
در شرایط عادی، مغز از موادی به نام انتقال دهنده های عصبی برای کنترل نحوه ارتباط سلولهای مغزی (نورون ها) با یکدیگر استفاده میکند. در بیماری پارکینسون، مغز به اندازه کافی دوپامین ندارد که یکی از مهم ترین انتقال دهنده های عصبی است.
لرزش های ناشی از پارکینسون چطور شروع می شود؟

وقتی مغز سیگنالهایی برای فعالسازی و حرکت عضلات ارسال میکند، این حرکات را با استفاده از سلولهایی که به دوپامین نیاز دارند، تنظیم میکند. به همین دلیل، کمبود دوپامین باعث کندی حرکات و لرزشهای مرتبط با بیماری پارکینسون میشود.
با پیشرفت بیماری پارکینسون، علائم آن گستردهتر و شدیدتر میشوند. مراحل پیشرفته بیماری اغلب باعث اختلال در عملکرد مغز میشود و میتواند علائمی شبیه به زوال عقل و افسردگی ایجاد کند.
تفاوت بین بیماری پارکینسون و پارکینسونیسم چیست؟
«پارکینسونیسم» یک اصطلاح جامع است که بیماری پارکینسون و شرایطی با علائم مشابه را توصیف میکند. این اصطلاح میتواند به بیماری پارکینسون و همچنین به دیگر بیماریها مانند آتروفی چندگانه سیستمها یا تحلیل قشری-قاعدهای اشاره داشته باشد.
علائم و علل علائم پارکینسون چیست؟
علائم شناختهشده بیماری پارکینسون شامل از دست دادن کنترل عضلات است. با این حال، اکنون کارشناسان میدانند که مشکلات مربوط به کنترل عضلات تنها علائم احتمالی این بیماری نیستند.
علائم مربوط به حرکت علائم حرکتی — که به معنی علائم مرتبط با حرکت است — در بیماری پارکینسون شامل موارد زیر میشود:
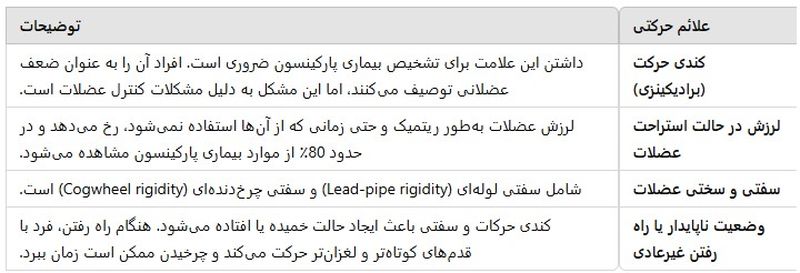
کندی حرکت (برادیکینزی): برای تشخیص بیماری پارکینسون، داشتن این علامت ضروری است. افرادی که این مشکل را دارند، آن را به عنوان ضعف عضلانی توصیف میکنند، اما این مشکل به دلیل مشکلات کنترل عضلات رخ میدهد و کاهش واقعی قدرت عضلانی وجود ندارد.
لرزش در حالت استراحت عضلات: این لرزش عضلات بهطور ریتمیک و حتی زمانی که از آنها استفاده نمیکنید رخ میدهد و در حدود 80٪ از موارد بیماری پارکینسون اتفاق میافتد. لرزش در حالت استراحت با لرزش اساسی که معمولاً در حالت استراحت عضلات رخ نمیدهد، متفاوت است.
سفتی و سختی عضلات. سفتی لولهای (Lead-pipe rigidity) و سفتی چرخدندهای (Cogwheel rigidity) از علائم رایج بیماری پارکینسون هستند. سفتی لولهای به معنای سفتی مداوم و یکنواخت هنگام حرکت یک بخش از بدن است. سفتی چرخدندهای زمانی رخ میدهد که لرزش و سفتی لولهای با هم ترکیب شوند. این نام از ظاهر توقف و حرکت ناگهانی حرکات گرفته شده است (مانند عقربه ثانیهشمار یک ساعت مکانیکی).
وضعیت ناپایدار یا راه رفتن غیرعادی. کندی حرکات و سفتی در بیماری پارکینسون باعث ایجاد حالت خمیده یا افتاده میشود. این حالت معمولا با بدتر شدن بیماری نمایان می شود. این حالت هنگام راه رفتن نیز دیده میشود، زیرا فرد با قدم های کوتاه تر و لغزان راه می رود و کمتر از بازوهایش استفاده میکند. چرخیدن در حین راه رفتن ممکن است چندین قدم طول بکشد.
علائم حرکتی اضافی ناشی از پارکینسون چیست؟
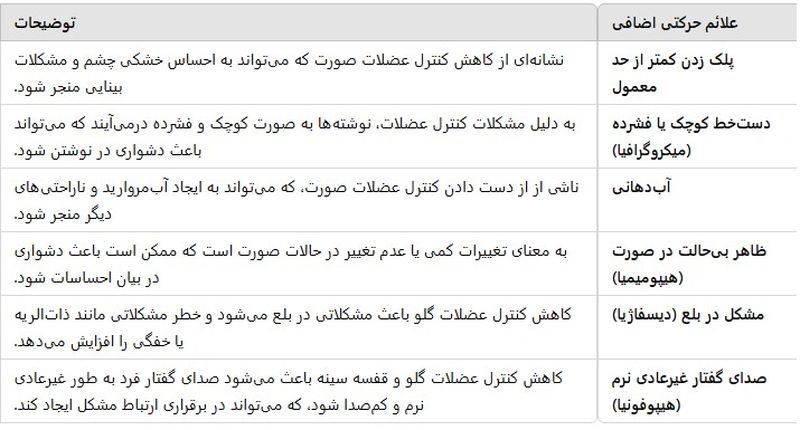
پلک زدن کمتر از حد معمول: این نیز نشانهای از کاهش کنترل عضلات صورت است.
دستخط کوچک یا فشرده: به عنوان میکروگرافیا شناخته میشود و به دلیل مشکلات کنترل عضلات رخ میدهد.
آبدهانی: یکی دیگر از علائمی که به دلیل از دست دادن کنترل عضلات صورت ایجاد میشود.
ظاهر بیحالت در صورت: به عنوان هیپومیمیا شناخته میشود، یعنی تغییرات کمی در حالات صورت رخ میدهد یا اصلاً تغییر نمیکند.
مشکل در بلع (دیسفاژیا): این مشکل به دلیل کاهش کنترل عضلات گلو رخ میدهد و خطر مشکلاتی مانند ذاتالریه یا خفگی را افزایش میدهد.
صدای گفتار غیرعادی نرم (هیپوفونیا): این حالت به دلیل کاهش کنترل عضلات گلو و قفسه سینه رخ میدهد.
علائم غیرحرکتی ناشی از پارکینسون چیست؟
چندین علامت وجود دارند که به حرکت و کنترل عضلات مرتبط نیستند. در گذشته، متخصصان تصور میکردند که علائم غیرحرکتی وقتی قبل از علائم حرکتی دیده شوند، عوامل خطر بیماری پارکینسون هستند. با این حال، شواهد بیشتری نشان میدهد که این علائم میتوانند در مراحل اولیه بیماری ظاهر شوند. این بدان معنی است که این علائم ممکن است به عنوان علائم هشداردهنده که سالها یا حتی دههها قبل از علائم حرکتی شروع میشوند، شناخته شوند.
علائم غیرحرکتی (با علائم هشداردهنده بالقوه در حالت پررنگ) شامل موارد زیر است:
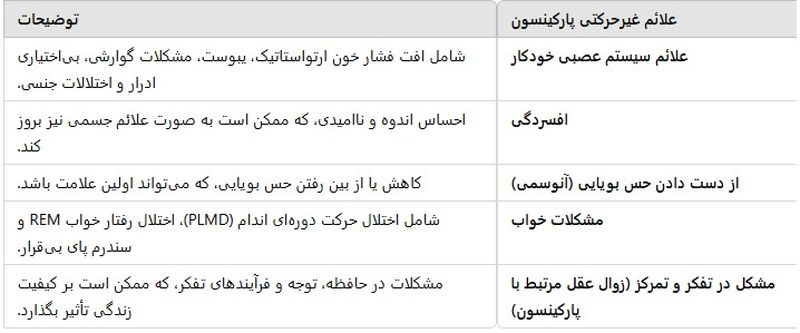
علائم سیستم عصبی خودکار: این شامل افت فشار خون ارتواستاتیک (فشار خون پایین هنگام ایستادن)، یبوست و مشکلات گوارشی، بیاختیاری ادرار و اختلالات جنسی است.
افسردگی.
از دست دادن حس بویایی (آنوسمی).
مشکلات خواب مانند اختلال حرکت دورهای اندام (PLMD)، اختلال رفتار خواب REM و سندرم پای بیقرار.
مشکل در تفکر و تمرکز (زوال عقل مرتبط با پارکینسون).
مراحل بیماری پارکینسون چیست؟
بیماری پارکینسون می تواند سال ها یا حتی دهه ها طول بکشد تا اثرات شدید ایجاد کند. در سال ۱۹۶۷، دو متخصص، مارگارت هوئن و ملون یار، سیستم مرحلهبندی بیماری پارکینسون را ایجاد کردند. آن سیستم مرحله بندی دیگر به طور گسترده استفاده نمی شود، زیرا مرحله بندی این بیماری کمتر از تعیین نحوه تأثیرگذاری بر زندگی هر فرد و سپس درمان بر اساس آن، کمککننده است.
مراحل بیماری پارکینسون به طور کلی در پنج مرحله تقسیم بندی می شود. در هر مرحله، شدت علائم و نیاز به مراقبت های مختلف به مرور افزایش مییابد:
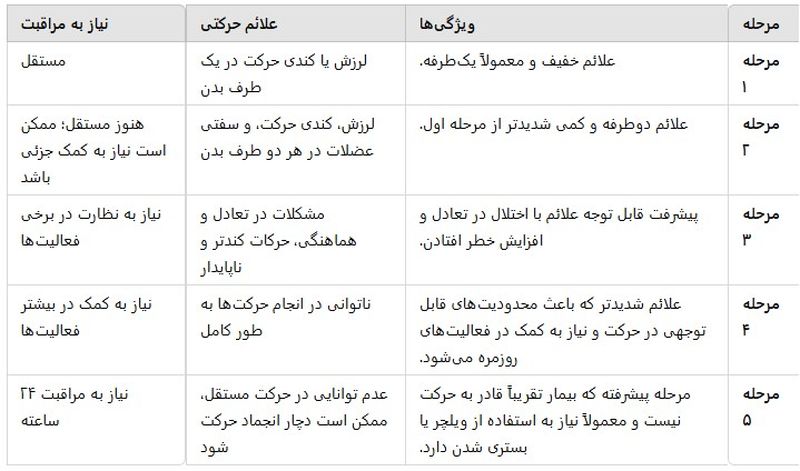
مرحله اول:
در این مرحله، علائم خفیف هستند و معمولاً فقط در یک طرف بدن بروز می کنند. بیمار ممکن است لرزش یا کندی حرکت را در یکی از دستها یا پاها احساس کند. در این مرحله، بیمار همچنان مستقل است و نیاز به مراقبت خاصی ندارد.
مرحله دوم:
در این مرحله، علائم به هر دو طرف بدن گسترش پیدا میکنند و شدت بیشتری نسبت به مرحله اول دارند. بیمار ممکن است لرزش، کندی حرکت و سفتی عضلات را در هر دو طرف بدن تجربه کند. با این حال، بیمار هنوز قادر به انجام فعالیتهای روزمره به صورت مستقل است و ممکن است فقط به کمک جزئی نیاز داشته باشد.
مرحله سوم:
در این مرحله، علائم به طور قابل توجهی پیشرفت کردهاند و بیمار در حفظ تعادل خود دچار مشکل میشود، که خطر افتادن را افزایش میدهد. حرکات بیمار کندتر و ناپایدارتر میشود. بیمار به تدریج نیاز به کمک در برخی از فعالیتها پیدا میکند.
مرحله چهارم:
در این مرحله، علائم به شدت پیشرفت کرده و بیمار به محدودیتهای جدی در حرکت و انجام فعالیتهای روزمره دچار میشود. بیمار ممکن است قادر به انجام برخی حرکتها نباشد و نیاز به کمک مداوم در انجام کارهای روزانه داشته باشد.
مرحله پنجم:
این مرحله پیشرفتهترین مرحله پارکینسون است. در این مرحله، بیمار تقریباً قادر به حرکت نیست و ممکن است نیاز به استفاده از ویلچر یا بستری شدن داشته باشد. علائم حرکتی به شدت ناتوانکننده هستند و بیمار نیاز به مراقبت ۲۴ ساعته دارد.
علت این بیماری چیست؟
اگرچه چندین عامل خطر برای بیماری پارکینسون شناخته شده است، مانند قرار گرفتن در معرض آفت کش ها، اما تنها علل تایید شده برای بیماری پارکینسون عوامل ژنتیکی هستند. هنگامی که بیماری پارکینسون ارثی نیست، متخصصان آن را «ایدیوپاتیک» طبقه بندی می کنند (این اصطلاح از یونانی گرفته شده و به معنی «بیماری با علت ناشناخته» است). این بدان معنی است که دقیقاً نمیدانند چرا این بیماری رخ می دهد.
بسیاری از شرایط به بیماری پارکینسون شباهت دارند، اما در واقع پارکینسونیسم هستند (به بیماری های شبیه به پارکینسون اشاره دارد) که از علل خاصی مانند برخی داروهای روانپزشکی ناشی میشوند.
آیا بیماری پارکینسون ارثی است؟
بیماری پارکینسون میتواند علت خانوادگی داشته باشد، به این معنی که میتوانید آن را از یکی یا هر دو والدین خود به ارث ببرید. با این حال، این تنها حدود ۱۰٪ از کل موارد را تشکیل می دهد.
متخصصان حداقل هفت ژن مختلف را با بیماری پارکینسون مرتبط کردهاند. سه مورد از این ژنها به شروع زودرس بیماری (یعنی در سنی کمتر از حد معمول) مرتبط هستند. برخی جهشهای ژنتیکی نیز باعث ویژگیهای منحصر به فرد و متمایز میشوند.
بیماری پارکینسون ایدیوپاتیک چیست؟
متخصصان بر این باورند که بیماری پارکینسون ایدیوپاتیک به دلیل مشکلاتی در نحوه استفاده بدن از پروتئینی به نام آلفا-سینوکلئین (α-synuclein) رخ میدهد. پروتئینها مولکولهای شیمیایی هستند که شکل بسیار خاصی دارند. هنگامی که برخی پروتئینها شکل مناسبی ندارند - که این مشکل به عنوان سوءتاخوردگی پروتئین شناخته میشود - بدن نمیتواند از آنها استفاده کند و نمیتواند آنها را تجزیه کند.
در نتیجه، این پروتئینها در مکانهای مختلف یا در برخی سلولها انباشته میشوند (تودهها یا گرههای این پروتئینها به نام اجسام لوی شناخته میشوند). تجمع این اجسام لوی (که در برخی از مشکلات ژنتیکی که باعث بیماری پارکینسون میشوند رخ نمیدهد) باعث اثرات سمی و آسیب سلولی میشود.
سوءتاخوردگی پروتئین در بسیاری از اختلالات دیگر مانند بیماری آلزایمر، بیماری هانتینگتون، انواع مختلف آمیلوئیدوز و غیره شایع است.
پارکینسونیسم القا شده
شرایط یا شرایطی وجود دارد که متخصصان آنها را با پارکینسونیسم مرتبط میدانند. اگرچه اینها پارکینسون واقعی نیستند، اما ویژگیهای مشابهی دارند و
تحریک عمیق مغز
در سالهای گذشته، جراحی به عنوان گزینهای برای آسیب زدن عمدی و ایجاد اسکار در بخشی از مغز که به علت بیماری پارکینسون دچار اختلال شده، استفاده میشد. امروزه، همین اثر با استفاده از تحریک عمیق مغز، که از یک دستگاه کاشتهشده برای ارسال جریان الکتریکی ملایم به همان نواحی استفاده میکند، امکانپذیر است.
مزیت اصلی این روش این است که تحریک عمیق مغز قابل برگشت است، در حالی که آسیب ناشی از ایجاد اسکار دائمی است. این روش درمانی معمولاً در مراحل پیشرفته بیماری پارکینسون، زمانی که درمان با لوودوپا مؤثر نباشد و در افرادی که لرزش دارند که به داروهای معمول پاسخ نمیدهد، مورد استفاده قرار میگیرد.
درمان های آزمایشی پارکینسون
پژوهشگران در حال بررسی درمانهای دیگری هستند که ممکن است به درمان بیماری پارکینسون کمک کنند. اگرچه این درمانها به طور گسترده در دسترس نیستند، اما امیدی را برای افراد مبتلا به این بیماری فراهم میکنند. برخی از روشهای درمانی آزمایشی شامل موارد زیر میشود:
-پیوند سلولهای بنیادی: این روش سلولهای عصبی جدیدی که از دوپامین استفاده میکنند را به مغز اضافه میکند تا جایگزین سلولهای آسیبدیده شوند.
-درمانهای ترمیمی عصبی: این روشها تلاش میکنند سلولهای عصبی آسیبدیده را ترمیم کنند و رشد سلولهای عصبی جدید را تحریک کنند.
-درمانهای ژنی و درمانهای هدفمند ژنی: این درمانها جهشهای ژنی خاصی که باعث بیماری پارکینسون میشوند را هدف قرار میدهند. برخی نیز باعث افزایش اثربخشی لوودوپا یا سایر درمانها میشوند.
عوارض یا اثرات جانبی درمان ها
عوارض و اثرات جانبی که ممکن است با درمان بیماری پارکینسون رخ دهد، بستگی به خود درمانها، شدت بیماری، سایر مشکلات سلامتی و عوامل دیگر دارد. ارائهدهنده خدمات درمانی بهترین فردی است که میتواند درباره اثرات جانبی و عوارض احتمالی که ممکن است تجربه کنید، اطلاعات بیشتری ارائه دهد و شما را راهنمایی کند تا این اثرات جانبی و عوارض کمترین تأثیر را در زندگی شما داشته باشند.
اطلاعات بیشتر درباره لوودوپا
رایجترین و مؤثرترین درمان برای بیماری پارکینسون لوودوپا است. با اینکه این دارو تأثیرات چشمگیری در درمان بیماری پارکینسون داشته، ارائهدهندگان خدمات درمانی با احتیاط آن را تجویز میکنند به دلیل نحوه عملکرد آن. همچنین به طور معمول داروهای دیگری نیز تجویز میشوند که لوودوپا را مؤثرتر میکنند یا به کاهش عوارض جانبی و برخی علائم کمک میکنند.
لوودوپا معمولاً با داروهای دیگری ترکیب میشود تا بدن شما قبل از اینکه این دارو وارد مغز شود، آن را پردازش نکند. این کار به جلوگیری از عوارض جانبی دوپامین، به ویژه تهوع، استفراغ و افت فشار خون در هنگام ایستادن (افت فشار خون وضعیتی) کمک میکند.
با گذشت زمان، نحوه استفاده بدن شما از لوودوپا تغییر میکند و اثربخشی آن نیز ممکن است کاهش یابد. افزایش دوز ممکن است در این وضعیت کمککننده باشد، اما این کار خطر و شدت عوارض جانبی را افزایش میدهد و دوز نیز تا حد معینی میتواند افزایش یابد تا به سطح سمی نرسد.
چطور می توانیم در برابر ابتلا به پارکینسون مصون باشیم؟
بیماری پارکینسون به طور کامل قابل پیشگیری نیست، اما برخی از شیوههای زندگی و عادتهای سالم میتوانند به کاهش خطر ابتلا به این بیماری کمک کنند. در زیر چند راهکار برای محافظت از خود در برابر ابتلا به پارکینسون آورده شده است:
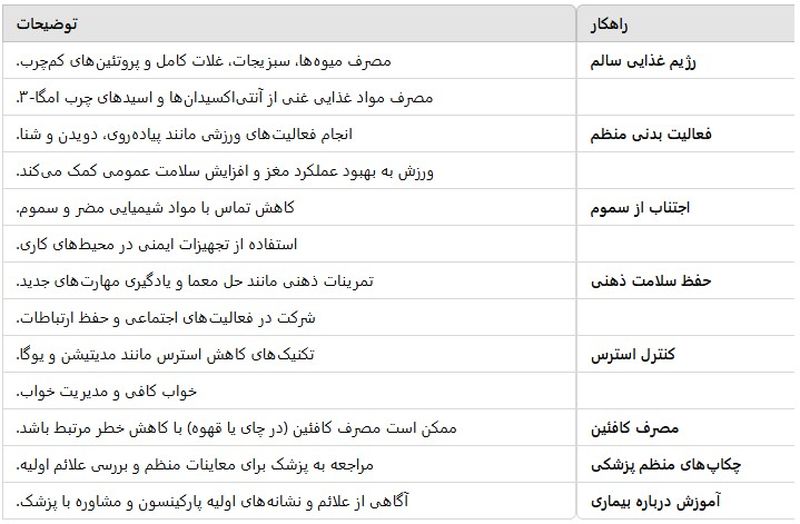
رژیم غذایی سالم:
مصرف میوهها، سبزیجات، غلات کامل و پروتئینهای کمچرب.
مصرف مواد غذایی غنی از آنتیاکسیدانها و اسیدهای چرب امگا-۳ مانند ماهی، گردو و دانههای چیا.
فعالیت بدنی منظم:
انجام فعالیتهای ورزشی منظم مانند پیادهروی، دویدن، شنا و تمرینات قدرتی.
ورزش به بهبود عملکرد مغز و افزایش سلامت عمومی کمک میکند و میتواند خطر ابتلا به بیماریهای عصبی را کاهش دهد.
اجتناب از سموم:
کاهش تماس با مواد شیمیایی مضر و سموم، مانند حشرهکشها و مواد شیمیایی صنعتی.
استفاده از تجهیزات ایمنی در محیطهای کاری که ممکن است با سموم سر و کار داشته باشید.
حفظ سلامت ذهنی:
تمرینات ذهنی، مانند حل معما، خواندن و یادگیری مهارتهای جدید.
شرکت در فعالیتهای اجتماعی و حفظ ارتباطات با دیگران.
کنترل استرس:
تکنیکهای کاهش استرس مانند مدیتیشن، یوگا و تمرینات تنفس عمیق.
خواب کافی و مدیریت خواب نیز به بهبود سلامت روانی کمک میکند.
مصرف کافئین:
برخی تحقیقات نشان میدهند که مصرف کافئین (در چای یا قهوه) ممکن است با کاهش خطر ابتلا به پارکینسون مرتبط باشد.
چکاپهای منظم پزشکی:
مراجعه به پزشک برای معاینات منظم و بررسی علائم اولیه بیماری.
آموزش درباره بیماری:
آگاهی از علائم و نشانههای اولیه پارکینسون و مشاوره با پزشک در صورت بروز هر گونه نشانه.
اگرچه هیچکدام از این روشها نمیتوانند به طور قطع از ابتلا به پارکینسون جلوگیری کنند؛ اما میتوانند به تقویت سلامت عمومی و کاهش خطر ابتلا به بیماری های عصبی کمک کنند.
پاسخ به چند سوال متداول در مورد پارکینسون
چه کار کنم تا به پارکینسون مبتلا نشوم؟
برای کاهش ریسک ابتلا به پارکینسون، میتوانید اقدامات زیر را انجام دهید:
تغذیه سالم: رژیم غذایی متنوع و سرشار از میوهها، سبزیجات و اسیدهای چرب امگا-۳.
ورزش منظم: فعالیت بدنی منظم به بهبود سلامت عمومی و تقویت سیستم عصبی کمک میکند.
اجتناب از سموم: کاهش تماس با سموم شیمیایی مانند آفتکشها و حشرهکشها.
مدیریت استرس: تکنیکهای کاهش استرس مانند مدیتیشن و یوگا.
معاینات منظم: پیگیری وضعیت سلامتی و معاینات منظم برای شناسایی زودهنگام علائم.
در نهایت، مشاوره با پزشک برای ارزیابی خطرات فردی میتواند مفید باشد.
یکی از اقوام نزدیکم به پارکینسون مبتلا بود، آیا این امکان وجود دارد که من هم مبتلا شوم؟
بله، اگر یکی از اقوام نزدیک شما به پارکینسون مبتلا باشد، احتمال ابتلای شما به این بیماری افزایش مییابد، اما این احتمال به تنهایی نمیتواند نشاندهنده ابتلا به بیماری باشد. حدود ۱۰٪ از موارد پارکینسون بهطور ژنتیکی منتقل میشوند.
بهعلاوه، بیشتر موارد پارکینسون (حدود ۹۰٪) «ایدیوپاتیک» هستند، به این معنی که دلیل مشخصی برای ابتلا به آن وجود ندارد و به عوامل محیطی و سبک زندگی نیز بستگی دارد. بنابراین، اگرچه وجود تاریخچه خانوادگی میتواند ریسک را افزایش دهد، ولی شما میتوانید با رعایت شیوه زندگی سالم و مشاوره با پزشک در مورد ریسکهای فردی خود، احتمال ابتلا را کاهش دهید.
چطور می توانم از خود مراقبت کنم یا علائم را مدیریت کنم؟
بیماری پارکینسون وضعیتی نیست که بتوانید خودتان تشخیص دهید و نباید بدون صحبت با ارائهدهنده خدمات درمانی سعی کنید علائم آن را مدیریت کنید.
چقدر بعد از درمان احساس بهبودی می کنم و چقدر طول می کشد تا بهبود پیدا کنم؟
زمان بهبودی و مشاهده اثرات درمان بیماری پارکینسون به نوع درمان، شدت بیماری و عوامل دیگر بستگی دارد. ارائهدهنده خدمات درمانی بهترین فردی است که میتواند اطلاعات بیشتری درباره آنچه که میتوانید از درمان انتظار داشته باشید ارائه دهد.
-
دیدار و گفتگوی فرمانده فراجا با خانواده شهید پلیس






ارسال نظر